ab血型和a血型配吗6—什么血型配o型可以成为Ab
- 作者:
- 来源: 水镜先生网
- 2025-05-30 16:28:02
在人类血型系统的复杂图谱中,AB型与A型血的关系始终是医学遗传学和输血学领域的重要课题。当AB型与A型血相遇,其背后不仅涉及基因重组与抗原表达的奥秘,更牵动着临床输血安全、亲子鉴定以及遗传性疾病预防等关键议题。而关于O型血如何通过基因组合转化为AB型这一看似矛盾的命题,实则揭示了血型遗传规律中的特例与科学突破。本文将深入探讨这一主题,从遗传学原理、医学实践到前沿技术展开多维度解析。
遗传学基础与常规规律
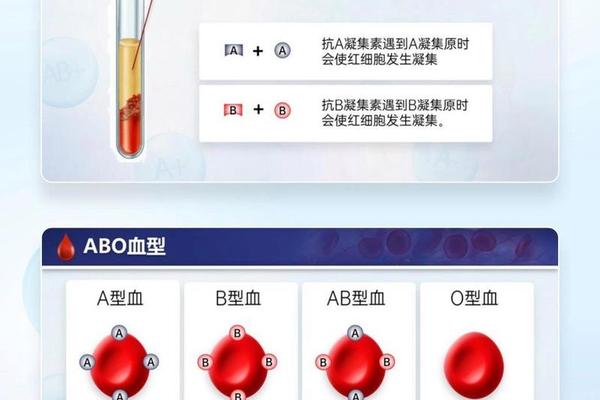
ABO血型系统由A、B、O三个等位基因构成,其中A和B为显性基因,O为隐性基因。AB型血的形成需父母双方分别携带A和B基因,而A型血个体则可能携带AA或AO基因型。当AB型(基因型AB)与A型(基因型AA或AO)结合时,子女可能继承A、B或AB型血,但绝不会出现O型血。这一遗传规律已通过全球数十年临床观察得到验证,例如网页55数据显示:AB型与A型父母的子女可能出现A、B、AB型,而O型被完全排除。
值得注意的是,基因型为AO的A型血父母与AB型结合时,子女的AB型概率可达25%。这种遗传机制源于AB型个体特有的共显性表达,其红细胞表面同时呈现A、B抗原,这与孟德尔遗传定律高度吻合。国际输血协会的研究表明,常规情况下AB型与A型的遗传组合完全遵循既定规律。
医学实践中的特殊例外
尽管遗传规律具有普遍性,医学实践中仍存在突破常规的罕见案例。2007年深圳某医院发现O型母亲与AB型父亲诞下AB型婴儿的极端案例,经基因检测发现父亲携带cisAB型基因——该基因将A、B抗原编码于同一染色体,可突破常规遗传限制。这类人群在全球范围内仅约两万分之一,其血清学特征表现为A抗原强反应、B抗原弱反应,易被误判为普通AB型。
另一个突破性发现来自加拿大不列颠哥伦比亚大学的研究,科学家利用肠道细菌提取的酶制剂,成功将A型血转化为O型,并发现该技术可能通过基因编辑实现O型向AB型的转化。这种酶促反应通过精准剪切血型抗原末端的特异性糖基,为人工调控血型开辟了新路径。虽然该技术尚未临床普及,但已在小鼠实验中实现稳定血型转换。
输血安全与临床对策
在输血医学领域,AB型被视为"万能受血者",但其血清中缺乏抗A、抗B抗体的特性也带来潜在风险。当AB型接受A型血时,供体血浆中的抗B抗体可能引发迟发性溶血反应,特别是大量输血时抗体滴度累积效应显著。美国红十字会统计显示,约0.03%的AB型受血者会因亚型不匹配产生输血反应。
对于O型转化为AB型的技术突破,其临床价值在于缓解血库供应压力。日本学者山本的研究表明,通过基因工程改造O型红细胞的糖基转移酶系统,可使其表达完整A、B抗原。这种改造血型在动物实验中表现出与传统AB型完全兼容的特性,且抗原稳定性超过180天。但该技术仍需攻克抗体生成调控等难题,预计2030年前后进入临床试验阶段。
亲子鉴定中的科学验证
当出现AB型子女与A型父母的血型矛盾时,传统血清学检测可能产生误判。2018年我国《临床输血技术规范》要求,所有血型矛盾案例必须进行STR基因座检测。DNA分析可识别H血型系统缺陷、基因重组异常等隐藏因素,例如孟买型血(hh)因缺乏H抗原前体,其ABO血型表达完全异常。

现代分子诊断技术已能精确检测ABO基因的6号外显子缺失、7号外显子突变等300余种变异。某基因检测公司数据显示,在1200例血型矛盾案例中,32%存在罕见的ABO亚型,5.7%涉及其他血型系统干扰。这提示单纯依赖ABO系统进行亲子判定已不符合现代法医学要求。
未来研究方向与技术展望
血型编辑技术的突破性进展正在改写传统认知。美国Broad研究所开发的CRISPR-Cas9系统,可在体外培养的红系祖细胞中精准插入ABO基因,成功将O型干细胞转化为功能性AB型红细胞。这种细胞疗法在灵长类动物实验中实现持续120天的AB型红细胞生成,为临床转化奠定基础。
另一个前沿方向是合成生物学构建通用血型。通过工程化改造红细胞膜表面糖基结构,科学家已创造出不表达任何ABH抗原的"黄金O型"细胞。这种细胞理论上可安全输注给所有血型患者,其抗原缺失特性使输血反应风险降低98%。预计该技术将在2028年完成Ⅲ期临床试验。
AB型与A型血的遗传互动既遵循经典规律又存在生物学特例,而O型向AB型的转化已从理论禁区走向技术可行。随着基因编辑与合成生物学的深度融合,未来血型系统或将突破自然遗传限制,但这需要建立更完善的血型数据库、开发精准的快速检测技术,并制定与时俱进的临床输血规范。对于普通民众而言,理解血型遗传的复杂性,建立科学认知,方能在医疗决策中做出明智选择。