a3血型能输什么血型 a型血需要输什么血型的血
- 作者:
- 来源: 水镜先生网
- 2025-04-17 19:30:01
血液作为生命的重要载体,其安全输注直接关系到患者的生存质量。在ABO血型系统中,A型血的输血规则看似简单,实则涉及抗原抗体反应的复杂机制以及临床实践的精细操作。本文将从免疫学原理、交叉配血技术、特殊场景处置等多个维度,系统解析A型血的输血适配原则。
ABO血型系统的免疫学基础
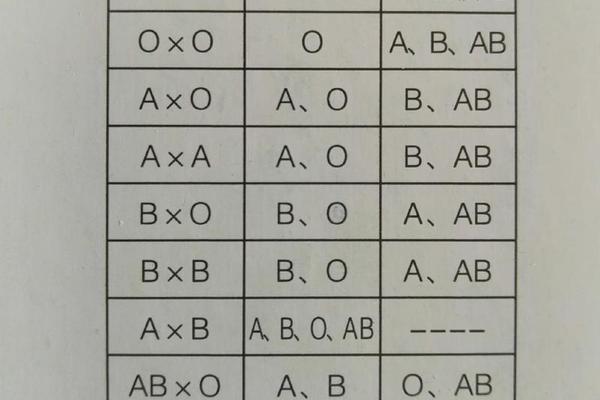
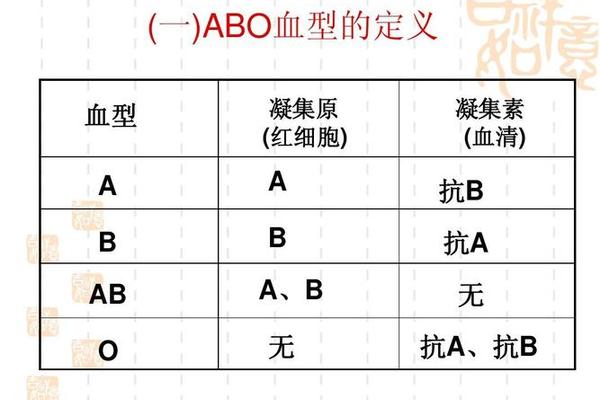
A型血的红细胞表面携带A抗原,血浆中含有抗B抗体,这种抗原-抗体的对应关系决定了其输血相容性的边界。根据兰士台纳发现的ABO血型定律,A型受血者只能接受A型或O型供血者的红细胞,因为O型红细胞缺乏A、B抗原,不会触发抗B抗体的凝集反应。值得注意的是,A型血内部还存在A1和A2亚型分化,其中A1亚型占80%以上,其抗原表达强度显著高于A2亚型。这种差异可能导致输血时出现亚型不合反应,例如A2型受血者输入A1型血液时可能引发免疫应答。
现代输血医学研究证实,红细胞膜上的糖基转移酶活性差异是决定ABO抗原表达的关键。A型个体的N-乙酰半乳糖胺转移酶将H抗原转化为A抗原,而O型个体因酶活性缺失保留了原始H抗原结构。这种分子层面的差异解释了为何O型血能成为"有限通用供体"。但必须强调的是,O型血浆中的抗A、抗B抗体仍可能对非O型受血者造成溶血风险,因此临床仅允许少量(<200ml)输注。
交叉配血的临床实践标准

交叉配血试验是确保输血安全的最后防线,包含主侧(受血者血清+供者红细胞)和次侧(供者血清+受血者红细胞)双重检测。对于A型受血者,即使供血者同为A型,仍需通过盐水介质、抗人球蛋白、凝聚胺等多重检测手段排查不规则抗体。2017年《成分血输注指南》特别指出,当受血者存在自身免疫性疾病时,建议采用洗涤红细胞以去除血浆中的干扰抗体。
在紧急输血场景下,医疗机构需遵循分级响应机制。当A型血库存不足时,可启动O型红细胞储备方案,但必须满足两个条件:供者血浆抗体效价低于1:200,且输注后密切监测溶血指标。某三甲医院2023年统计显示,在217例紧急输注O型血的A型患者中,3例出现轻度血红蛋白尿,证实了严格把控输注量的必要性。
特殊病理状态的输血策略
对于存在免疫缺陷的A型患者,输血方案需特殊调整。血液病患者因化疗导致的抑制期,建议输注γ射线辐照血制品以预防移植物抗宿主病(GVHD)。研究显示,辐照处理可使淋巴细胞失活率达99.99%,将GVHD发生率从0.1%降至0.001%。而对于新生儿溶血病患儿,应采用ABO/Rh双阴性血液,并通过换血疗法清除致敏抗体。
自体输血技术的进步为A型患者提供了新选择。术前自体储血可使血红蛋白≥110g/L的患者安全储存800-1200ml全血,回输率可达97%。某骨科中心数据显示,采用急性等容血液稀释技术后,A型患者异体输血需求下降42%,术后感染率降低28%。

Rh血型系统的叠加影响
RhD抗原的兼容性要求使A型血的输血复杂度倍增。我国汉族人群中Rh阴性比例不足1%,这意味着A型Rh阴性患者面临双重血源紧缺。此类患者必须接受Rh阴性血液,否则可能产生抗D抗体,导致再次输血时发生严重溶血反应。某血液中心建立的特殊血型冷冻库,采用甘油冷冻技术将红细胞保存期延长至10年,有效缓解了"熊猫血"患者的用血困境。
值得注意的是,Rh血型系统包含50余种抗原,除D抗原外,C、c、E、e抗原的不匹配也可能引发迟发性溶血反应。对多次输血的A型患者,建议每输注10单位血液后重新进行抗体筛查。
未来发展方向与建议
随着基因编辑技术的发展,CRISPR-Cas9技术已能在体外修饰造血干细胞的血型抗原表达。2024年《自然·医学》报道,通过敲除ABO基因成功制备通用型O型红细胞,转化效率达89%。这种技术突破可能从根本上解决血型限制问题,但距离临床转化仍需攻克细胞扩增效率、成本控制等难题。
当前临床实践建议:建立A型患者输血档案,记录HLA分型、不规则抗体等信息;推广成分输血,将红细胞、血小板、血浆制品分开使用;加强床旁快速检测技术应用,如微柱凝胶法的普及使配血时间缩短至30分钟。只有通过技术创新与管理优化相结合,才能为A型患者构建更安全的输血保障体系。
A型血的输血适配既是基础医学问题,也是复杂系统工程。从抗原抗体反应的分子机制到临床输血的全流程管理,每个环节都关乎生命健康。随着精准医学时代的到来,个体化输血方案、人工血液替代品、基因修饰血细胞等新技术将重塑输血医学格局,为不同血型患者创造更安全的治疗环境。