A血型与A血清凝集吗(a血型与什么血清凝集)
- 作者:
- 来源: 水镜先生网
- 2025-04-18 10:18:01
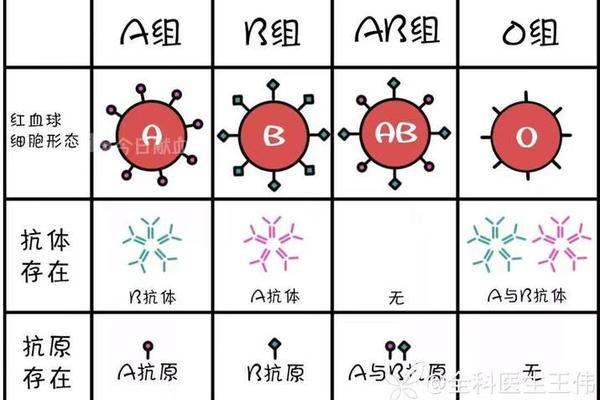
在ABO血型系统中,A型血个体的红细胞表面携带A抗原,而其血清中天然存在抗B抗体。这一生物学特性决定了A型血与其他血型血清的相互作用模式。当A型红细胞与含有抗A抗体的血清接触时,抗原-抗体的特异性结合会引发红细胞凝集反应,这是输血医学中血型配型的核心依据。A型血的血清(含抗B抗体)与自身红细胞(含A抗原)并不会发生凝集,这种免疫耐受性体现了人体防止自体免疫攻击的精密调节机制。
从分子层面来看,A抗原是一种糖蛋白,其末端糖基为N-乙酰半乳糖胺,而抗A抗体是一种IgM类免疫球蛋白,能够特异性识别该糖基结构。当两者结合时,抗体通过交联多个红细胞表面的A抗原,形成肉眼可见的凝集块。这种反应不仅存在于实验室检测中,也是临床输血事故的主要诱因。例如,若将B型血(含抗A抗体)错误输给A型受血者,供血血清中的抗A抗体将攻击受血者的红细胞,导致致命性溶血反应。
A型血与不同血清的凝集规律
在血型鉴定实验中,A型血的红细胞会与抗A标准血清发生强烈凝集,而与抗B标准血清无反应。这是因为抗A血清中含有高浓度的抗A抗体,能够精准识别A抗原的糖基结构。例如,在玻片法检测中,加入抗A血清的A型血样会迅速形成颗粒状凝集物,这是判断A型血的核心依据。
值得注意的是,A型血的血清(含抗B抗体)仅会与B型或AB型红细胞发生凝集。这种单向反应性源于ABO系统的免疫逻辑:个体血清中不会产生针对自身抗原的抗体。例如,A型血个体的免疫系统通过中枢耐受机制清除了针对A抗原的淋巴细胞克隆,仅保留对B抗原的免疫监视能力。这种机制在交叉配血试验中尤为重要,临床输血前需同时验证供血者红细胞与受血者血清(主侧试验)、供血者血清与受血者红细胞(次侧试验)的相容性,以防止微量抗体的漏检。
血型鉴定实验的方法学解析
标准血清的使用是ABO血型鉴定的基石。抗A血清通常来源于B型个体的血浆,经过纯化后抗体效价需达到1:128以上,且与O型红细胞无交叉反应。在试管法检测中,A型红细胞与抗A血清混合离心后,会形成致密的红细胞凝集团块,而O型红细胞则均匀分散于管底。这种差异可通过血型分析仪量化判读,显著提高检测准确性。
反向定型(血清试验)作为正向定型的补充,能有效识别亚型或抗体减弱的情况。例如,部分白血病患者的A抗原表达可能减弱,此时正向定型易误判为O型,但反向定型中其血清与A型标准红细胞的凝集反应仍可揭示真实血型。新生儿由于母体抗体干扰和自身抗体发育不全,6月龄前的血型鉴定需结合父母血型进行综合判断。
输血安全与临床实践启示
尽管O型血被称为“万能供血者”,但其血清中的抗A、抗B抗体在大量输血时仍可能引发受血者红细胞溶解。研究显示,输入200mL O型全血后,受血者体内抗体效价可升高至1:64,对非O型红细胞产生显著威胁。现代输血医学严格限制异型输血,仅在极端紧急情况下使用O型洗涤红细胞,并通过血浆去除术降低抗体浓度。
在器官移植领域,ABO血型相容性同样至关重要。肝移植中供受体血型不符会导致超急性排斥反应,其机制正是由于受体血清中的抗体攻击供肝血管内皮细胞的ABO抗原。近年来,通过血浆置换和免疫抑制剂联合应用,部分ABO不相容移植已获成功,但远期预后仍劣于血型匹配移植。
A型血与血清的凝集规律深刻反映了免疫系统“识别自我与非我”的核心逻辑。从1900年兰德施泰纳发现ABO血型系统,到现代分子生物学揭示抗原糖链合成机制,这一领域的研究持续推动着输血医学、移植免疫学和法医学的发展。未来,随着单细胞测序技术的进步,血型抗原的个体变异图谱有望被精确解析,为实现个性化输血和降低免疫排斥风险提供新思路。血型与传染病易感性的关联(如O型血对疟疾的抵抗力)正成为新兴研究方向,可能为疫苗开发开辟全新路径。在临床实践中,强化交叉配血流程的质控、推广自体输血技术,仍是保障用血安全不可替代的基石。