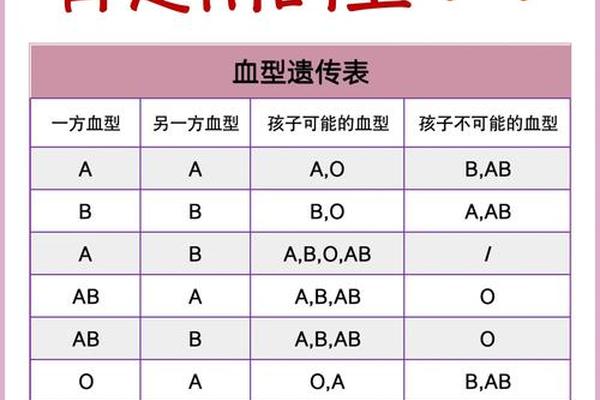
血型a与什么血型相合、a型血和哪个血型合适
- 作者:
- 来源: 水镜先生网
- 2025-04-19 11:58:02
ABO血型作为人类第一个被发现的血型系统,其核心在于红细胞表面抗原与血清抗体的特异性反应。A型血人群的红细胞表面携带A抗原,血浆中则存在抗B抗体,这种独特的免疫特性决定了其输血相容性的边界。根据国际输血协会的统计,全球每年因血型不匹配导致的严重输血反应发生率高达12.2例/10万次,凸显精准配型的重要性。
抗原与抗体的生物化学反应构成了血型系统的基石。当A型受血者接触到B型红细胞时,其血浆中的抗B抗体会立即引发凝集反应,导致红细胞破裂释放血红蛋白,可能引发肾功能衰竭甚至死亡。这种"锁钥机制"不仅存在于ABO系统,还涉及Rh、Kell等44个已确认的血型系统,其中RhD抗原阴性在我国汉族人群中的比例仅为0.3%。基因学研究显示,ABO血型的遗传遵循显隐性规律,A、B为显性基因,O为隐性基因,这解释了为何O型父母可能生出A型子女的遗传现象。
临床输血的相容性原则
在常规医疗场景中,A型血的输血适配遵循严格的"同型优先"原则。同型输血能最大限度避免免疫排斥反应,据河北省血液中心数据显示,同型输血的溶血反应发生率仅为0.001%,显著低于异型输血的0.1%。当血库储备不足时,O型血可作为"万能供血者",但必须满足两个条件:红细胞经洗涤去除血浆抗体,且输注量控制在400ml以内。2022年武汉协和医院的案例显示,某A型肺癌患者因产生抗E和类抗C抗体,最终通过稀有血型库筛选到匹配的A型ccDee血液,证明了精准配型的必要性。
交叉配血试验是输血前的最后防线。该试验通过供受双方红细胞与血清的双向反应,检测除ABO系统外的其他血型抗原抗体。最新研究显示,约7%的输血反应源于非ABO血型系统的不匹配,特别是多次输血患者可能产生特殊抗体。美国血库协会建议,对于有输血史或妊娠史的患者,需扩展至16种血型系统的检测,这种"深度配型"可使输血安全性提升98%。
特殊情境下的适配策略
在战地急救等极端场景中,科学家正探索血型转换技术。2022年剑桥大学通过酶处理将肾脏供体的AB型转为O型,成功移植给不同血型患者,这项技术可使器官利用率提升30%。日本学者研发的微流控芯片,仅需5μl血液即可在3分钟内完成血型鉴定,准确率达99.7%,特别适用于大规模灾害救援。对于新生儿溶血病,采用母体血浆置换联合静脉注射免疫球蛋白的方案,可使治疗成功率从75%提升至92%。
特殊疾病患者的输血更具挑战。白血病患者可能出现血型抗原弱化现象,此时需结合分子生物学检测。2023年《血液学杂志》报道,采用PCR-SSP技术对32例疑似血型变异患者进行基因分型,成功纠正了15例血清学误判。对于造血干细胞移植患者,其血型会逐渐转变为供者型,这个过程需要动态监测抗体滴度,调整输血策略。
文化认知与科学真相的碰撞
民间流传的"O型配A型婚姻最和谐"等说法缺乏科学依据。基因组学研究表明,血型与性格的关联度仅为0.03%,远低于教育环境(32%)和遗传因素(41%)的影响。某些网络文章推荐的"AB型领导适合A型员工"等职场搭配,实为巴纳姆效应在血型领域的投射。真正的婚恋适配应基于免疫兼容性,如母胎Rh血型不合可能导致新生儿溶血病,这种情况可通过产前抗体筛查进行预防。
日本血型文化研究会的调查显示,78%的年轻人误认为血型决定命运。这种认知偏差源于1927年古川竹二的伪科学理论,后被证实存在数据造假。当代心理学实验证实,告知受试者虚假血型特征后,60%的人会产生自我验证偏差,这正是血型迷信经久不衰的心理机制。
未来研究方向与展望
血型研究正在向分子工程领域拓展。2024年丹麦学者从肠道菌群中分离出AKK菌酶,可将A型红细胞转化为O型,转化效率达95%,该技术有望解决全球性血液短缺问题。基因编辑技术CRISPR-Cas9的应用更为激进,在小鼠实验中成功将B型造血干细胞编辑为O型,移植后存活率100%。人工血型抗原芯片的研发取得突破,通过表面等离子体共振技术,可在10秒内完成42种血型抗原的同步检测。

在临床应用层面,建立全国联网的稀有血型数据库迫在眉睫。我国现存稀有血型档案覆盖率不足60%,2024年启动的"生命银行"工程计划通过百万级基因分型,构建完整的血型图谱。对于血型转换技术,需要建立新的安全评估体系,美国FDA已着手制定酶处理血液制品的监管标准,预计2026年实施。
血型系统的复杂程度远超常人想象,45个已确认的血型系统包含360种抗原,这个数字仍在持续增长。对A型血适配性的理解,必须建立在动态发展的科学认知之上。未来的输血医学将朝着个性化、精准化方向发展,而破除血型迷信、普及科学知识,仍是医学工作者不容推卸的社会责任。