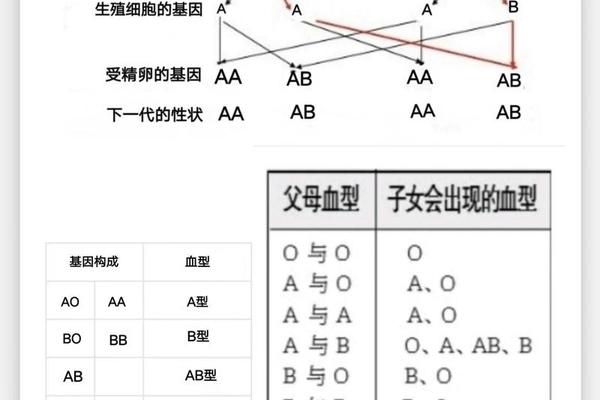
a型母亲血型;a型爸爸和o型妈妈溶血
- 作者:
- 来源: 水镜先生网
- 2025-04-19 23:57:02
当母亲为O型血、父亲为A型血时,新生儿可能面临ABO溶血的特殊挑战。这一现象源于母婴血型系统的免疫反应机制,尽管实际发病率仅约1/150,但其潜在风险仍值得关注。随着现代医学的发展,通过科学的产前筛查与干预,绝大多数病例可得到有效控制。本文将从病理机制、临床表现、管理策略及预防措施等多角度,系统分析此类血型组合下的母婴健康问题。
ABO溶血的免疫学机制
ABO溶血的核心在于母体免疫系统对胎儿红细胞的识别差异。O型血母亲体内天然存在抗A、抗B的IgM抗体,当胎儿遗传父亲A型抗原时,母体免疫系统可能将胎儿红细胞视为"异物"。妊娠期间,少量胎儿红细胞通过胎盘进入母体循环,刺激母体产生特异性IgG抗体,这些抗体反向穿透胎盘屏障,引发胎儿红细胞破坏。
值得注意的是,首次妊娠时抗体效价通常较低,这与母体免疫系统的初次应答特性相关。但临床数据显示,约30%的ABO溶血病例发生在第一胎,这可能与母体既往接触过类似抗原(如输血或疫苗)有关。即便初产妇也应重视血型抗体监测。
临床表现与诊断标准
新生儿ABO溶血主要表现为病理性黄疸,通常在出生后24-48小时内出现,血清胆红素水平上升速度超过生理性黄疸的5mg/dL/日。约15%的患儿伴随轻度贫血,但重度溶血导致的肝脾肿大在ABO溶血中较为罕见。最严重的并发症胆红素脑病发生率不足0.5%,且多见于未及时干预的病例。
诊断需结合三重检测:直接Coombs试验检测红细胞致敏情况,游离抗体试验确认血清抗体类型,释放试验验证抗体活性。产前筛查中,孕28周后动态监测抗A效价,当效价≥1:64时提示风险增加。近年研究显示,胎儿大脑中动脉血流峰值速度(MCA-PSV)>1.5MoM时,预测贫血的敏感度达88%。
产前管理的三级预防体系
一级预防始于孕前咨询,建议O型血女性在计划妊娠前检测抗A效价,高于临界值者需接受免疫调节治疗。二级预防聚焦孕期监测,从孕16周起每4周检测抗体效价,配合超声评估胎儿贫血征象。三级预防则是分娩时机的选择,当孕晚期发现胎儿水肿时,提前分娩结合产后换血可显著改善预后。
中药茵陈蒿汤的临床应用显示,其可降低抗体效价约30%。而静脉注射丙种球蛋白(IVIG)通过阻断Fc受体,能减少75%的重度溶血发生。但这些治疗需严格掌握适应症,避免过度干预。
新生儿期的救治策略
出生后立即进行脐血胆红素检测,当值>5mg/dL时启动蓝光治疗。新型LED窄谱蓝光(波长425-475nm)较传统白光疗效提升40%。对于血清胆红素>20mg/dL的危重病例,换血疗法仍是金标准,建议采用双倍血容量(160mL/kg)置换。

母乳喂养策略近年有所调整,最新指南建议轻度溶血患儿可继续母乳喂养,但需加强胆红素监测。对于中重度病例,建议暂停母乳3-5天,待抗体效价下降后恢复。
未来研究方向与展望

随着基因检测技术的发展,无创胎儿血型鉴定准确率已达99%,这为精准预防提供了新可能。干细胞移植治疗重型溶血的动物实验取得突破,未来或可替代传统换血疗法。疫苗研究领域,针对A型抗原的表位修饰疫苗已进入Ⅰ期临床试验,有望从根本上阻断免疫反应。
O型血母亲与A型血父亲的生育组合虽存在特定风险,但通过系统的产前筛查、动态监测及标准化治疗,98%以上的病例可获得良好预后。建议此类夫妇重视孕前咨询,建立从孕早期到新生儿期的全程管理方案。未来随着分子诊断技术和靶向治疗的发展,母婴血型不合的管理将迈向个体化、精准化新时代。