a型血型基因 a型血和o型血后代
- 作者:
- 来源: 水镜先生网
- 2025-04-20 17:31:02
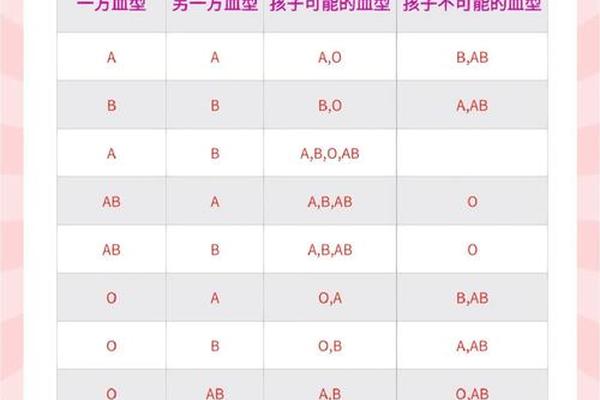
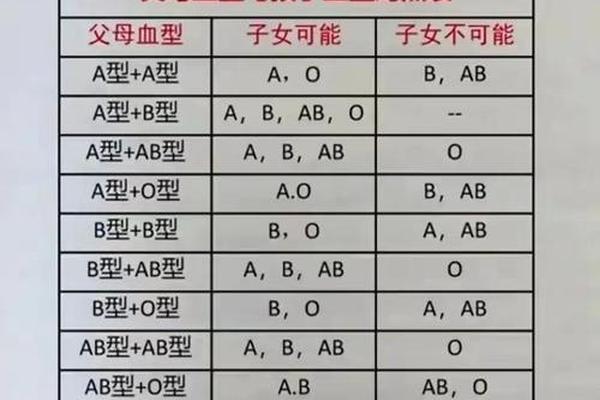
在ABO血型系统中,A型血和O型血的遗传遵循显隐性规律。A型血的基因型可能为AA或AO,而O型血的基因型只能为OO。当A型血(AO基因型)与O型血(OO基因型)结合时,父代O型血仅能传递O等位基因,母代A型血则有50%概率传递A或O基因。后代的基因型可能为AO(表现为A型血)或OO(表现为O型血)。例如,若母亲为AA型,则孩子必然携带AO基因型,表现为A型血;若母亲为AO型,则孩子有50%概率为AO(A型血)或OO(O型血)。
这一遗传规律的科学依据源于孟德尔遗传定律。ABO抗原的形成依赖于糖基转移酶的活性,A型基因编码的α-1,3-N-乙酰半乳糖胺转移酶会将H抗原转化为A抗原,而O型基因因碱基缺失导致酶失活,无法修饰H抗原。研究显示,东亚人群中约20%-30%的A型血个体携带AO杂合基因型,这一比例直接影响后代的血型分布概率。
二、特殊案例与基因变异的挑战

尽管常规遗传模型可解释大多数情况,但临床中仍存在特殊案例。例如,2025年黑龙江省医院发现一例ABO新等位基因突变,携带者血型表现为A亚B型,其基因序列中的538C/T突变导致抗原表达异常。类似地,2019年报道的“父母O型与A型却生B型孩子”案例,最终通过基因测序发现母亲实际为ABw亚型,其Bw11基因的弱表达导致常规血清学检测误判。
这些变异提示,血型遗传的复杂性可能超越传统认知。ABO基因的非编码区调控(如启动子区域)也可能影响抗原表达水平。例如,A亚型中的A2型因基因突变导致抗原数量减少,可能被误判为O型。在司法鉴定或输血医学中,仅依赖常规检测可能产生风险。专家建议,对血型矛盾案例需结合分子生物学检测与家系调查,以避免误诊。
三、健康关联与医学意义
A型血与O型血后代的健康风险呈现双面性。研究表明,A型血个体患胃癌风险较O型血高38%,可能与消化道细胞表面A抗原促进肿瘤转移有关。但O型血也非“完美血型”,其携带者因缺乏A/B抗原,更易感染诺如病毒。值得注意的是,父母血型组合可能通过表观遗传机制影响后代免疫特性,例如O型母亲传递的抗A抗体会在新生儿体内留存数月,可能降低某些感染风险。
在临床输血中,A型与O型组合的后代需特别注意血型兼容性。若孩子为O型,其血浆中含抗A抗体,接受A型血时可能引发溶血反应。而A型血后代若需器官移植,供体的ABO匹配需精确至亚型水平,如A1与A2亚型的抗原差异可能导致排斥反应。
四、科学研究与未来方向
近年来,血型转换技术为医学带来突破。丹麦科学家利用肠道细菌酶成功将A型红细胞转化为O型,通过切除A抗原末端的N-乙酰半乳糖胺,使其兼容所有受血者。类似地,剑桥大学团队通过灌注酶溶液,将肾脏血管内皮细胞的ABO抗原去除,为跨血型器官移植提供可能。这些技术若成熟,或将重构血型遗传的传统认知。
未来研究需深入探索ABO基因的转录调控机制。例如,非编码区SNP(单核苷酸多态性)可能通过影响mRNA稳定性调控抗原表达量。血型与慢性病(如心血管疾病)的关联机制尚未明确,大规模队列研究或可揭示A/O血型组合后代的特异性健康轨迹。
总结
A型血与O型血后代的遗传规律既是生物学的经典模型,也是现代医学的前沿课题。从孟德尔定律到基因编辑技术,人类对血型系统的认知不断深化。建议在临床实践中加强分子水平的血型鉴定,同时推动跨学科研究,探索血型遗传与疾病防控的深层联系。随着单细胞测序与人工智能的发展,未来或将实现血型相关风险的个体化预测与干预,为精准医学开辟新路径。