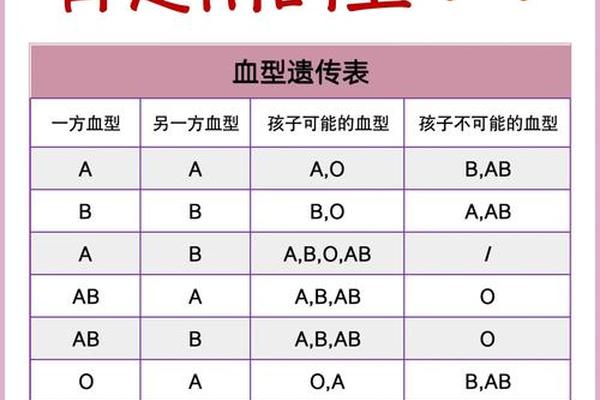
RH阴A血型—rh血型阴性是熊猫血吗
- 作者:
- 来源: 水镜先生网
- 2025-04-23 17:25:02
在人类复杂的血型系统中,Rh血型因其临床意义被列为仅次于ABO的第二大分类体系。Rh阴性血型,即红细胞表面缺乏D抗原的血型,因其在汉族人群中仅占0.3%-0.4%的极低比例,被称为“熊猫血”。其中,Rh阴性A型血(简称Rh阴A型)作为熊猫血的一种细分类型,其罕见性与特殊性进一步凸显。
从遗传学角度,Rh阴性属于隐性基因表达。若父母中一方为Rh阴性,子女继承该基因的概率显著增加;而双亲均为Rh阳性时,子女也可能因隐性基因结合而表现为Rh阴性。值得注意的是,Rh阴性本身并非疾病,但因其稀有性,在输血、妊娠等场景下面临独特挑战。例如,中国汉族人群中Rh阴性A型个体占比不足0.1%,这意味着每万人中仅有约3人属于这一血型。
二、医学意义与临床风险
输血安全的核心矛盾
Rh阴性血型的最大风险在于输血相容性问题。若Rh阴性个体输入Rh阳性血液,首次可能仅引发轻微免疫反应,但体内会产生抗D抗体;二次输入时,抗体与D抗原结合将导致溶血反应,表现为发热、黄疸甚至肾衰竭。临床案例显示,约50%的Rh阴性患者在首次接触Rh阳性血液后即产生抗体,而重复输血时溶血风险高达90%。Rh阴A型患者需严格遵循“同型输血”原则,这对血源储备提出极高要求。

妊娠中的母婴冲突
对于Rh阴A型女性而言,妊娠可能引发胎儿溶血症。若胎儿遗传父亲Rh阳性基因,其红细胞D抗原会通过胎盘进入母体,刺激母体产生抗体。首胎通常不受影响,但抗体在二次妊娠时可能通过胎盘攻击胎儿红细胞,导致流产、早产或新生儿黄疸。研究显示,未接受干预的Rh阴性孕妇中,二胎发生溶血症的概率可达10%-15%。医学界建议此类孕妇在孕28周及产后72小时内注射抗D免疫球蛋白,以中和胎儿红细胞抗原,降低致敏风险。
三、社会挑战与应对策略
血源短缺的常态化困境
Rh阴A型血的稀缺性导致临床用血常处于“紧急呼叫”状态。以某城市为例,300万献血者中仅3300人为Rh阴性,而Rh阴A型占比不足10%。这种供需失衡在偏远地区尤为突出,部分患者甚至需跨省调配血液。为应对危机,我国多地建立“稀有血型联盟”,通过志愿者互助网络实现动态储备。例如,江苏省曾通过此类机制成功救治一名产后大出血的Rh阴性产妇。
检测技术与社会认知的进步
近年研究发现,部分初筛为Rh阴性的人群实为D放散型(DEL型),其红细胞携带极微量D抗原,常规检测难以识别。这类“假熊猫血”占中国Rh阴性人群的20%-30%,可通过基因检测准确区分。这一发现不仅缓解了部分血源压力(DEL型可接受Rh阳性血),还避免了孕妇不必要的抗D治疗。浙江大学团队于2020年成功构建“通用熊猫血”,通过在红细胞表面锚定三维凝胶网络掩蔽D抗原,为未来人工血液开发提供新方向。
四、争议与未来展望
稀有血型管理涉及多重问题。例如,部分医疗机构对Rh阴性血液收取高价,加剧患者负担;而基因编辑技术的潜在应用(如修改胎儿Rh血型)也引发争议。对此,专家建议完善血站主动招募机制,并推动Rh血型检测纳入婚检、孕检常规项目。
未来研究可聚焦于三方面:一是扩大DEL型检测普及,优化输血策略;二是开发长效抗D制剂,降低医疗成本;三是探索干细胞培养技术,实现Rh阴性血液的规模化生产。
总结
Rh阴A型血作为熊猫血的典型代表,其特殊性既体现在生物学层面的罕见性,也反映于社会医疗资源的分配难题。从输血安全到生育健康,从个体生存权到公共卫生政策,这一血型系统贯穿多重维度。当前,通过技术突破与社会协作,稀有血型群体生存环境已显著改善,但全球范围内仍存在检测覆盖率不足、血库联动效率低等问题。未来需进一步整合基因技术、人工智能与政策创新,构建更包容的血液保障体系,让“熊猫血”不再成为生命之路的绊脚石。