则血型为A型-a型血a+是什么意思
- 作者:
- 来源: 水镜先生网
- 2025-04-24 09:37:02
血型是人体最独特的生物学标识之一,其中"A型血a+"这一表述常引发公众的疑惑。实际上,这是ABO血型系统与Rh血型系统双重分类的结果:前者决定A/B/O/AB四大基础血型,后者则以RhD抗原的存在与否划分阴阳性。本文将系统解析"A型血a+"的内涵,从基础概念到临床应用,全面揭示其科学本质。
血型系统的基础解析
ABO血型系统由红细胞表面A、B抗原决定,A型血即指仅携带A抗原的血液类型。该抗原的形成源于基因编码的α-1,3N-乙酰氨基半乳糖转移酶作用,将特定糖基连接到H抗原上。Rh血型系统则关注D抗原的存在,阳性(+)表示红细胞表面存在D抗原,阴性(-)则无。因此"A+"本质是ABO系统的A型叠加Rh系统的阳性。
这两个系统的发现史极具科学启示:1900年兰德施泰纳通过血清凝集实验首次提出ABO系统,而Rh系统则源自1940年对恒河猴红细胞抗原的研究。现代医学将二者结合使用,因为ABO不合会导致急性溶血,Rh不合则引发迟发性反应,双重验证极大提升输血安全性。
A型血的亚型分类

A型血并非单一类型,其亚型多达20余种,以A1和A2为主流。A1亚型红细胞同时携带A和A1抗原,血清仅含抗B抗体;A2亚型则仅有A抗原,血清中可能含有抗A1抗体。这种差异源于糖基转移酶活性的强弱,A1型酶的催化效率是A2型的4倍,导致抗原表达量显著不同。
亚型对临床检验构成挑战:A2型抗原表达微弱,易被误判为O型,需通过抗A1血清或分子检测鉴别。更罕见的Ax、Am等亚型甚至需要吸收放散试验才能确诊。这些发现促使输血规范要求:当患者血清存在不规则抗体时,必须进行亚型鉴定。

临床意义与输血安全
在输血实践中,A+血型需严格遵循双系统匹配原则。ABO系统中,A型患者只能接受A或O型红细胞;Rh系统中,Rh阴性者原则上不可接受阳性血液,但阳性者可接受阴性血液。这种差异源于免疫记忆:Rh阴性个体首次接触D抗原则会产生抗体,二次接触将引发严重溶血。
特殊案例更凸显精准配型的重要性:A2B型因抗原表达弱可能被误判为B型,若误输B型血会导致抗A抗体攻击。而"万能供血者"O型血的认知已被修正——其血浆含抗A、抗B抗体,大量输注仍可能引发溶血。因此现代输血强调"同型输注",仅在急救时谨慎使用O型红细胞。
遗传规律与家族传递
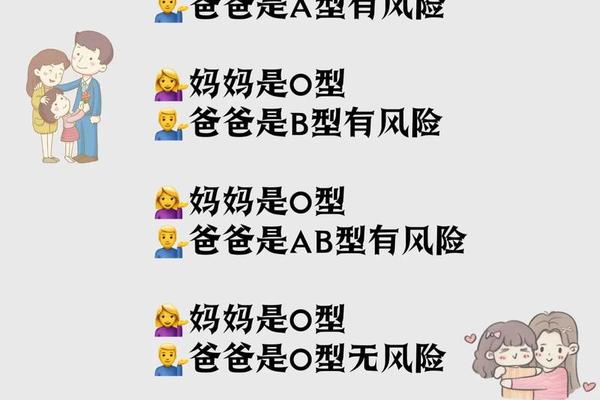
A型血的遗传遵循孟德尔定律,父母分别传递IA或i基因。若父母均为AO基因型,子女有25%概率表现为O型。Rh系统的遗传更具复杂性:D抗原由1号染色体上的RHD基因控制,父母若均为Rh+但携带隐性d基因,子女可能出现Rh-。
血型遗传规律在亲子鉴定中具有参考价值,但需注意基因突变可能:白血病患者的ABO抗原可能减弱,造血干细胞移植后甚至发生血型转换。这些现象提示,血型鉴定需结合临床背景动态评估,而非单纯依赖遗传规律。
健康关联与科研进展
尽管"A+血型是否影响健康"尚无定论,但流行病学研究揭示某些相关性:A型人群胃癌发病率较高可能与幽门螺杆菌易感性相关,而心血管疾病风险可能与凝血因子Ⅷ水平升高有关。Rh阴性孕妇需特别注意胎儿的溶血风险,尤其是二胎可能出现的新生儿溶血症。
当前研究正深入探索血型抗原的分子机制,如通过CRISPR技术敲除ABO基因开发通用红细胞。表观遗传学研究则发现,DNA甲基化可能影响ABO抗原表达强度,这为解释血型变异提供了新视角。
总结而言,A+血型是ABO与Rh系统交叉定位的精确坐标,其背后蕴含着复杂的免疫学原理和遗传学规律。正确理解这一概念,不仅关乎临床输血安全,更是精准医疗发展的基础。未来研究应着重于血型抗原的分子调控机制,以及血型与疾病关联的分子通路解析,为个性化医疗开辟新路径。对公众而言,定期参与血型筛查、了解自身血型特征,是践行健康管理的重要环节。