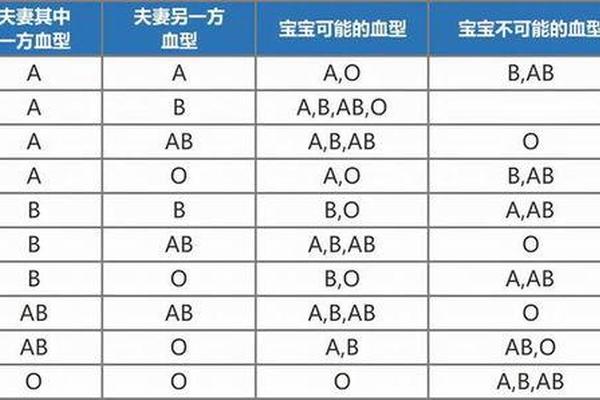
a血型带a抗原 ABO血型抗原
- 作者:
- 来源: 水镜先生网
- 2025-05-01 16:30:03
作为人类最早发现且最重要的血型系统,ABO血型抗原的分子本质揭示了生命遗传密码的精妙设计。A抗原的形成依赖于糖基转移酶的精准调控:在H抗原(由FUT1基因编码的α-1,2岩藻糖基转移酶合成)基础上,N-乙酰半乳糖胺转移酶将特定糖分子连接到H抗原末端,最终形成具有免疫原性的A抗原。这种糖链结构的细微差异,使得A型红细胞能够被免疫系统精确识别,同时也成为输血医学的核心检测指标。
从遗传学角度看,A血型的表现型由显性A等位基因决定,其基因型可能是纯合型(AA)或杂合型(AO)。孟德尔遗传定律在此展现出典型显隐关系:当个体携带A基因时,无论与O基因如何组合,红细胞表面必定表达A抗原。这种遗传特性不仅解释了亲子血型传递规律,更为法医学的亲缘鉴定提供了重要依据。值得注意的是,A型中存在的A1和A2亚型差异,源于糖基转移酶活性的强弱,这导致A2型红细胞表面A抗原数量仅为A1型的1/4-1/3,在临床输血中可能引发弱凝集反应。
临床医学中的关键作用
在输血治疗领域,A抗原的免疫特性直接决定着血液安全。A型个体血清中天然存在的抗B抗体,若接触B型红细胞将引发抗原-抗体复合物反应,导致红细胞膜破裂并释放血红蛋白,可能造成急性肾功能衰竭。现代输血医学通过交叉配血试验,将受血者血清与供血者红细胞的凝集反应作为核心检测指标,这种基于ABO抗原-抗体互斥原理的安全机制,使输血相关死亡率较20世纪初下降了99%。
母婴血型不合带来的临床挑战同样凸显A抗原的重要性。当O型血母亲怀有A型胎儿时,母体产生的IgG型抗A抗体可穿过胎盘屏障,与胎儿红细胞表面的A抗原结合,引发新生儿溶血病。统计显示,此类病例占ABO系统新生儿溶血的95%以上,但相较于Rh溶血,其严重程度通常较轻。这种现象与A抗原在胎儿期表达较弱,以及母体抗体被胎盘绒毛膜部分中和有关,揭示了血型抗原发育生物学的时间维度特征。
疾病易感性的分子关联

近年研究揭示了A抗原与特定疾病的分子关联机制。流行病学数据显示,A型人群罹患胃癌的风险较O型增加20%,这可能与幽门螺杆菌表面Lewis抗原与A型个体消化道黏液层的特异性黏附增强有关。在心血管领域,A抗原通过影响血管性血友病因子(vWF)的糖基化修饰,使其半衰期延长,导致血栓形成倾向增加,这解释了A型血冠心病发病率较O型高5%-10%的临床现象。
传染病的易感性差异更展现出进化选择的痕迹。诺如病毒通过识别组织血型抗原(HGA)入侵肠上皮细胞,而A型个体因肠道分泌液中存在A特异性糖链,为病毒提供了更多结合位点,使其感染风险显著升高。这种宿主-病原体的协同进化关系,提示血型抗原可能在人类抵御传染病的历史中扮演着自然选择压力因子的角色。
未来研究与技术突破
随着单细胞测序技术的发展,科学家正深入解析A抗原表达的异质性。最新研究发现,同一A型个体的不同红细胞间,A抗原密度存在10倍以上差异,这种细胞水平的"分子指纹"可能为精准输血提供新标准。基因编辑技术的突破则开启了血型改造的新纪元:通过CRISPR-Cas9敲除B细胞中的ABO基因,已成功将A型红细胞转化为O型通用血,该技术可使血库供给效率提升30%。
在个性化医疗领域,基于血型的药物代谢研究取得突破性进展。A型个体肝脏中CYP2D6酶活性受ABO基因调控,导致特定抗血小板药物的代谢速率降低,这使得针对A型患者的氯吡格雷剂量需调整至标准剂量的1.5倍。这种血型导向的精准用药模式,标志着临床治疗正从"一刀切"向分子分型指导的个体化方案迈进。
A抗原作为ABO血型系统的核心组分,其生物学意义已超越传统的输血医学范畴,成为连接遗传学、免疫学和疾病机制的分子桥梁。从维持输血安全的基础作用,到影响疾病易感性的深层机制,再到指导个性化治疗的临床价值,A抗原研究不断拓展着人类对生命复杂性的认知边界。未来研究需着重于三方面:建立全球血型抗原多组学数据库,开发血型特异性生物标志物检测技术,以及探索血型修饰在再生医学中的应用潜力。唯有深入解析这颗直径仅7nm的糖蛋白所承载的生物学密码,方能真正实现从血型分类到精准医学的跨越式发展。