血型a溶血、a型和什么血型会溶血
- 作者:
- 来源: 水镜先生网
- 2025-05-03 18:45:03
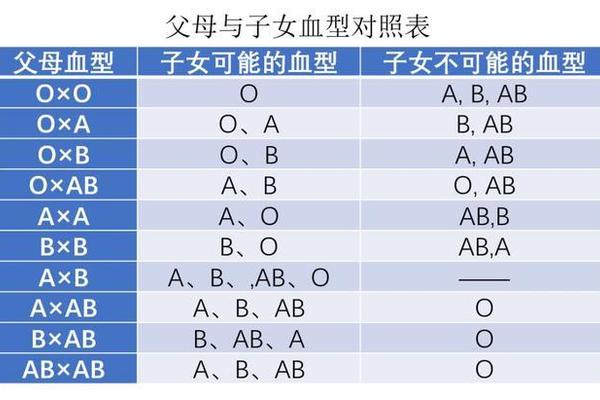
血液是生命的河流,承载着氧气与养分的运输使命,而血型系统则是这条河流中隐形的密码锁。在ABO血型系统中,A型血人群的红细胞表面携带A抗原,血清中含有抗B抗体,这种特殊的免疫特征使其在输血和妊娠过程中面临独特的溶血风险。当A型个体与其他血型发生免疫冲突时,抗体与抗原的激烈对抗可能引发红细胞破裂、血红蛋白释放等严重后果,甚至威胁生命健康。
ABO血型系统的抗原抗体机制
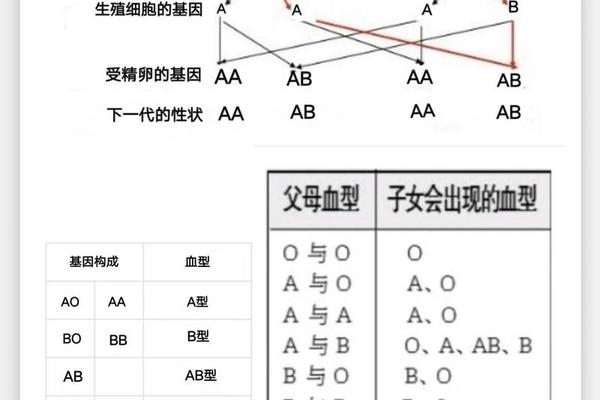
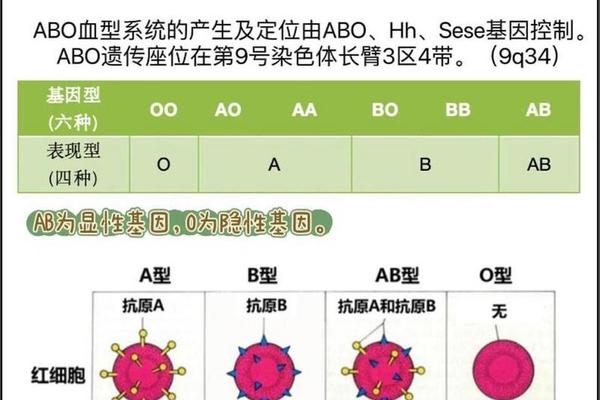
ABO血型系统的核心在于红细胞表面抗原与血清抗体的特异性对应关系。A型血人群的红细胞膜上存在A型糖基转移酶催化形成的A抗原,其血清中则天然存在抗B抗体。这种抗体属于IgM型免疫球蛋白,能够识别并攻击携带B抗原的红细胞。当异型血液进入体内时,抗B抗体迅速与外来红细胞表面的B抗原结合,激活补体系统,导致红细胞膜破裂并释放血红蛋白。
抗原的分子结构差异决定了免疫反应的强度。A抗原的核心糖链末端连接着N-乙酰半乳糖胺,而B抗原则以半乳糖为特征性基团。这种细微的糖基差异使得抗B抗体对B抗原具有高度特异性。值得注意的是,约20%的A型血属于A2亚型,其抗原表达强度较弱,可能影响抗体反应的剧烈程度。
A型血的临床溶血风险谱系
在输血医学中,A型血个体仅能安全接受同型(A型)或O型血液。若误输B型或AB型血液,受血者血清中的抗B抗体将引发急性溶血反应。实验数据显示,200mL异型输血即可导致血浆游离血红蛋白浓度超过1000mg/dL,引发肾小管阻塞和急性肾衰竭。值得注意的是,O型血虽无A/B抗原,但其血清含有抗A抗体,因此现代临床已摒弃"万能供血者"概念,严格实行同型输血原则。
妊娠期母婴血型不合可能引发新生儿溶血病。当A型血母亲怀有B型胎儿时(父亲为B/AB型),胎儿红细胞通过胎盘进入母体,刺激母体产生IgG型抗B抗体。这些抗体可穿透胎盘屏障,导致胎儿红细胞溶解。统计显示,此类溶血发生率约为1/150,虽较Rh溶血温和,但仍需密切监测胆红素水平。
溶血反应的病理生理进程
急性血管内溶血表现为三阶段病理过程:第一阶段抗体与红细胞结合形成免疫复合物,激活补体形成膜攻击复合物;第二阶段大量血红蛋白释放引发高铁血红蛋白血症,导致组织缺氧;第三阶段血红蛋白降解产物损伤肾小管上皮细胞,造成急性肾损伤。动物实验表明,注射抗红细胞抗体后18小时即出现显著胆红素升高,48小时达到峰值275μmol/L,同时伴随血红蛋白浓度急剧下降至87g/L。
慢性溶血则呈现隐匿性病理特征。持续的红细胞破坏导致代偿性增生,表现为网织红细胞比例升高至15%-20%,同时肝脏胆红素代谢负荷加重。长期高胆红素血症可能诱发胆石症,约25%的慢性溶血患者并发色素性胆囊结石。
精准防治的技术突破方向
在输血安全领域,微柱凝胶技术已将血型鉴定误差率降至0.02%以下,而分子生物学分型技术能精准识别A1/A2亚型,为特殊人群提供个性化输血方案。对于新生儿溶血病,产前母体抗体效价动态监测结合胎儿大脑中动脉血流峰值速度测量,可使诊断准确率提升至92%。
未来研究方向集中在基因编辑技术的临床应用。通过CRISPR/Cas9技术敲除造血干细胞的ABO基因,可培育"通用型红细胞",动物实验已在小鼠模型中实现血型抗原的永久性沉默。纳米载体靶向递送免疫抑制剂至胎盘界面,为阻断母婴抗体传输提供了新思路。
生命密码的和谐共处之道
血型系统既是生命进化的智慧结晶,也是潜藏风险的免疫雷区。从输血反应的精准防控到新生儿溶血的早期干预,现代医学正在构建多维度防御体系。随着单细胞测序技术和人工智能预测模型的发展,个体化溶血风险评估将成为可能。解开血型密码的终极目标,是实现不同抗原类型的生物相容性共存,让生命的河流在免疫平衡中永续流淌。