a血型抗原抗体、A血型血清中有什么抗体
- 作者:
- 来源: 水镜先生网
- 2025-05-04 10:32:02
人类ABO血型系统的发现开启了现代免疫血液学研究的先河,其中A型血作为该系统的核心分支,其抗原与抗体的特异性关系不仅是基础医学研究的经典课题,更是临床输血安全的重要保障。A型个体红细胞表面携带独特的A抗原,而血清中天然存在的抗B抗体构成了该血型的免疫屏障。这种精密的抗原-抗体平衡体系既体现了生物演化的智慧,也为医学实践提供了关键依据。
抗原与抗体的基础特性
A型血抗原的分子本质是糖基化修饰的膜蛋白复合物。红细胞膜上的A抗原由N-乙酰半乳糖胺通过α-1,3糖苷键连接在H抗原的β-D-半乳糖末端形成,这种特异性糖链结构由9号染色体上的ABO基因编码的糖基转移酶催化完成。在电子显微镜下,A抗原呈现树枝状突起结构,每个红细胞表面约分布着80万-100万个抗原位点,这种高密度分布特性使其在血清学检测中易于识别。
血清中的抗B抗体属于IgM类免疫球蛋白,由B细胞在生命早期接触环境中的交叉反应性抗原刺激产生。这类五聚体抗体在生理盐水中即可引发可见的凝集反应,其结合位点特异性识别B抗原末端的α-D-半乳糖结构。值得注意的是,抗B抗体在新生儿体内浓度较低,出生后3-6个月才逐渐达到成人水平,这种发育性特征要求儿科输血前必须进行更为严格的交叉配血验证。
血清抗体的临床意义
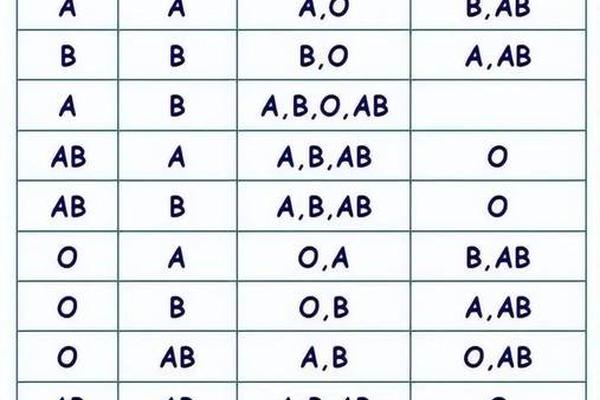
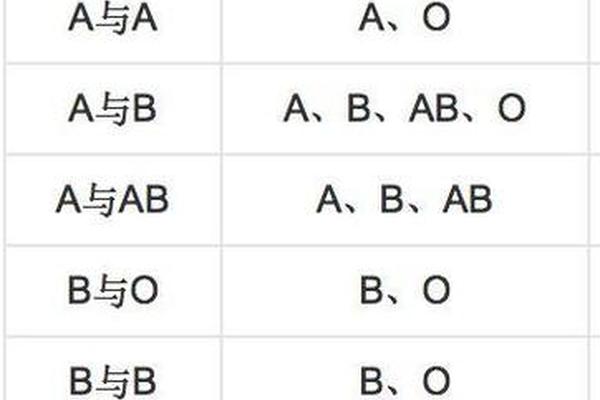
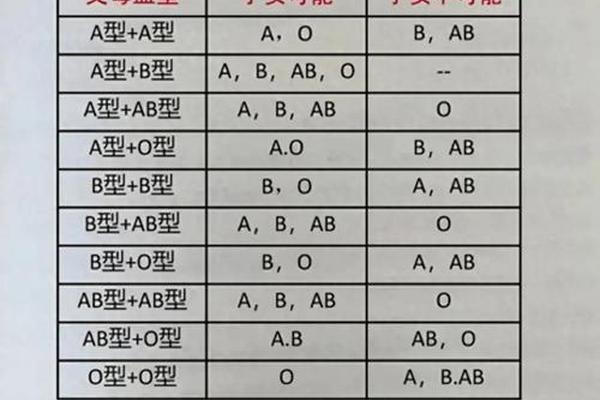
在输血医学中,A型血清抗B抗体的存在决定了严格的血液选择原则。当输入B型红细胞时,抗B抗体通过补体激活途径引发急性溶血反应,表现为血红蛋白尿、急性肾功能衰竭等危象。现代输血规范要求必须执行主侧交叉配血试验,即供者红细胞与受者血清的反应检测,仅当凝集试验阴性时才允许输血。统计显示,严格执行该流程可将输血相关溶血反应发生率降低至0.001%以下。
该抗体系统在器官移植领域同样具有重要影响。ABO血型不相容的肝移植虽可通过血浆置换降低抗体滴度,但术后仍存在迟发性排斥风险。研究发现,抗B抗体通过Fc受体介导的抗体依赖性细胞毒性作用(ADCC)损伤供体血管内皮细胞,这种机制提示针对补体调节蛋白的新型免疫抑制剂可能改善移植预后。
遗传机制与分子进化
A型抗原的表达受显性遗传规律支配。ABO基因座上的IA等位基因编码功能性α-1,3-N-乙酰半乳糖胺转移酶,该酶在胚胎发育第5周即开始表达,通过糖链修饰将H抗原转化为A抗原。全基因组关联研究发现,位于染色体9q34.2的rs8176719单核苷酸多态性与A型血表型显著相关,这种遗传标记已被应用于法医学个体识别。
从进化视角观察,ABO血型多态性可能源于病原体选择压力。研究发现,A抗原结构与某些肠道细菌脂多糖相似,抗B抗体的存在或可增强对特定病原体的防御能力。分子钟分析表明,IA等位基因的分化时间约在200万年前,与人类祖先走出非洲的时间节点高度吻合。

检测技术的革新发展
传统玻片法仍是基层医疗机构的主要检测手段,通过抗A血清与待测红细胞的凝集反应进行判断。但该方法的灵敏度受环境温度影响较大,当抗B抗体效价低于1:64时可能出现假阴性。微柱凝胶技术的应用显著提升了检测精度,其原理是将红细胞-抗体复合物捕获于凝胶微柱中,通过离心后的分布模式实现自动化判读,该方法对弱A亚型的检出率提升至99.7%。
分子诊断技术为血型鉴定带来革命性突破。PCR-SSP(序列特异性引物扩增)可直接检测ABO基因第6、7外显子的关键突变,例如第796位点的C>G突变是区分A1和A2亚型的分子标志。二代测序技术更可全面解析ABO基因的35种已知变异型,这对解决血清学检测中的疑难血型鉴定具有重要意义。
A型血抗原抗体系统的研究跨越了免疫学、遗传学和临床医学多个领域,其精密的分子机制既彰显生命科学的奥妙,也为医学实践提供了坚实基础。随着单细胞测序技术的进步,未来研究可深入解析抗体生成的克隆演化规律;而基因编辑技术的突破,或将实现红细胞抗原的人工调控。在精准医疗时代,对A型血系统的深入理解将继续推动输血安全、器官移植和免疫治疗等领域的技术革新。