a brh血型怎么查_abrh阴性血是什么血型ABRH
- 作者:
- 来源: 水镜先生网
- 2025-05-10 09:52:02
在医学领域,血型不仅关乎个体的遗传特征,更与临床输血、疾病防治等生命健康问题密切相关。ABRH阴性血型作为一种罕见的血液类型,因同时具备ABO血型系统中的AB型特征和Rh血型系统中的阴性特征,被称为“双重稀有血型”。这种血型的全球分布极不均衡,在中国汉族人群中占比不足0.3%,其特殊性使得相关检测、管理及临床应用面临独特挑战。本文将从科学定义、检测技术、临床意义及社会支持体系等维度,全面解析ABRH阴性血型的核心问题。
一、ABRH阴性血型的科学定义
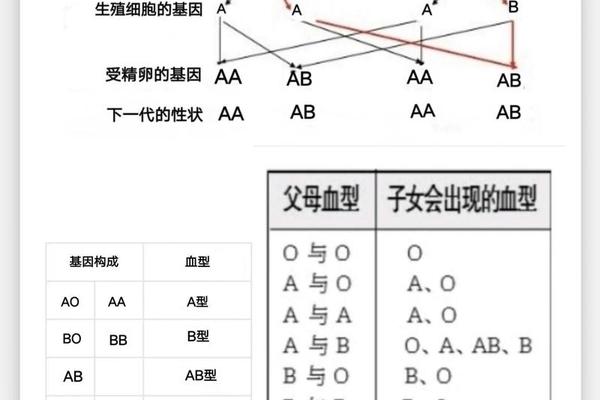
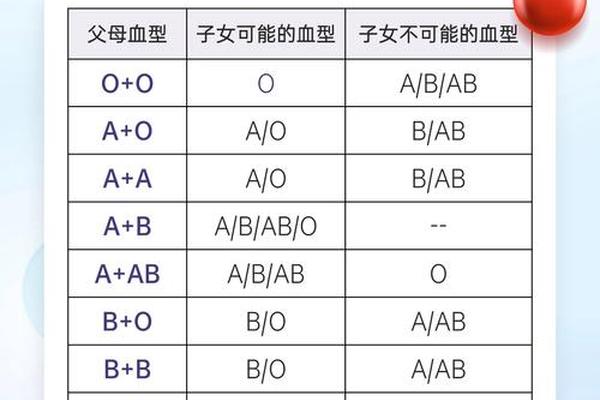
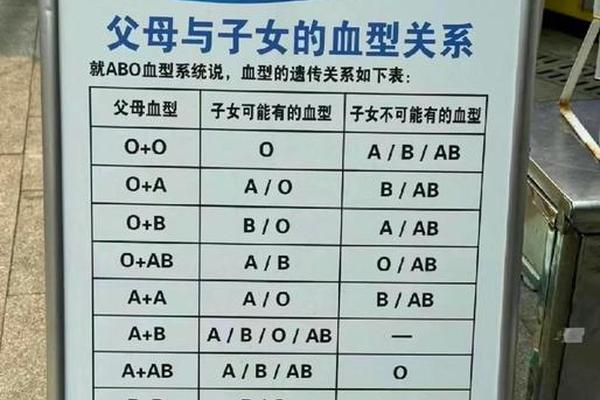
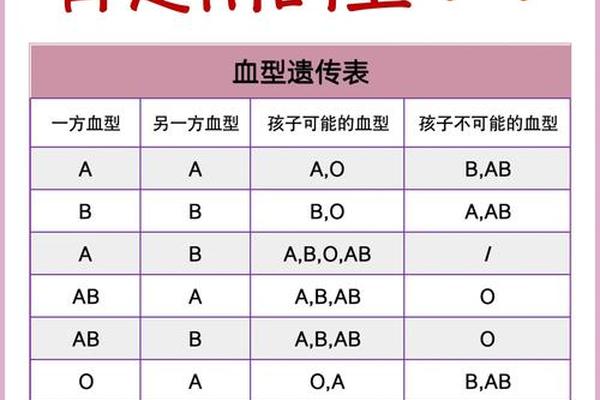
ABRH阴性血型是ABO血型系统与Rh血型系统的交叉产物。在ABO系统中,AB型意味着红细胞表面同时存在A和B抗原,而血浆中无抗A、抗B抗体。Rh系统则以D抗原的存在与否划分阴阳性,缺乏D抗原者为Rh阴性,俗称“熊猫血”。ABRH阴性血型可定义为:ABO血型为AB型且RhD抗原阴性的组合型血液类别。
这种血型的形成与遗传规律密切相关。ABO血型由第9号染色体上的基因控制,而Rh血型则由第1号染色体上的RHD和RHCE基因决定。若父母双方分别携带AB型基因和Rh阴性基因,子代可能通过隐性遗传获得ABRH阴性表型。值得注意的是,Rh阴性基因在亚洲人群中频率极低,这进一步放大了ABRH阴性血型的稀有性。统计显示,中国汉族ABRH阴性个体的比例约为1:30,000,远低于欧洲人群。
二、ABRH阴性血型的检测技术
检测ABRH阴性血型需分步进行ABO和Rh系统的双重验证。常规检测首先通过玻片凝集法或微柱凝胶法确定ABO血型:将受检者红细胞分别与抗A、抗B试剂反应,AB型会同时呈现凝集现象。随后进行RhD抗原检测,使用抗D试剂与红细胞悬液混合,阴性结果表现为无凝集反应。值得注意的是,部分弱D表型可能被误判为阴性,因此需通过间接抗人球蛋白试验(IAT)进行确认。
随着技术进步,基因检测逐渐成为精准判读的重要手段。通过PCR扩增RHD基因的特定外显子区域,可发现导致D抗原缺失的基因突变。例如,亚洲人群中常见的RHD01N.01等位基因,可通过基因测序明确诊断。这种分子生物学方法不仅能避免血清学检测的假阴性风险,还可为家族遗传咨询提供依据。
三、临床意义与风险管理
在输血医学中,ABRH阴性血型患者面临双重兼容性挑战。理论上,其红细胞只能输注给AB型Rh阴性受血者,而血浆成分则需严格匹配Rh阴性血型系统。临床案例显示,误输Rh阳性血液可能引发急性溶血反应,抗体效价在2-4周内达到峰值,严重时可导致肾功能衰竭。我国《临床输血技术规范》明确要求,Rh阴性患者必须输注同型血液,紧急情况下才允许输注O型Rh阴性红细胞。
对育龄女性而言,ABRH阴性血型可能引发新生儿溶血病(HDN)。当Rh阴性母亲孕育Rh阳性胎儿时,胎儿的红细胞通过胎盘进入母体,刺激产生抗D抗体。这些IgG抗体可穿透胎盘屏障,破坏胎儿红细胞,导致黄疸、贫血甚至核黄疸。预防策略包括妊娠28周及产后72小时内注射抗D免疫球蛋白,阻断母体致敏过程。研究数据显示,规范预防可使HDN发生率从13%降至0.1%以下。
四、社会支持体系的构建
建立稀有血型库是保障ABRH阴性患者用血安全的核心措施。我国自2000年起逐步建立区域性稀有血型档案,通过献血者自愿登记形成动态数据库。以上海为例,“Rh阴性爱心之家”通过定期组织献血、建立应急联络机制,已累计储备ABRH阴性血液超过2000单位。数字化管理系统的引入,更实现了跨区域血液调配的实时响应,将紧急用血响应时间缩短至4小时。
公众教育同样不可或缺。多数ABRH阴性个体初次知晓血型源于献血或孕检,凸显出血型科普的滞后性。医疗机构需加强产前血型筛查,建议高风险人群进行家系调查。利用新媒体平台开展“熊猫血”知识普及,可提高社会认知度。例如,浙江省血液中心开发的“稀有血型地图”小程序,已成功连接90%以上的登记献血者。
五、未来研究方向
人工血液技术为突破血型限制带来新希望。浙江大学团队开发的“通用熊猫血”技术,通过三维凝胶网络包裹红细胞,成功掩盖ABO和Rh抗原,动物实验显示其循环存活率达天然红细胞的98%。剑桥大学则利用嗜黏蛋白阿克曼菌提取的酶制剂,实现B型血向O型血的转化,该技术已进入Ⅲ期临床试验。这些突破可能彻底改变稀有血型的供血格局。
基因编辑技术为根治Rh阴性血型相关问题提供新思路。CRISPR-Cas9系统可精准敲除造血干细胞中的RHD基因,诱导产生Rh阴性红细胞。2024年《自然·生物技术》披露的实验显示,编辑后的干细胞移植小鼠模型成功生成功能性Rh阴性红细胞。尽管面临争议,该技术为建立“人工稀有血型血库”开辟了可能路径。
ABRH阴性血型作为生命科学的特殊标本,既是遗传多样性的体现,也是医学挑战的缩影。从精准检测到安全输血,从风险防控到技术创新,需要医疗机构、科研团队和社会公众的协同努力。未来,随着血型转换技术的成熟和基因编辑的突破,人类有望从根本上解决稀有血型供需矛盾。在此过渡阶段,完善献血者保护机制、加强血型知识普及、推进跨学科研究,仍是保障ABRH阴性群体生命权的关键举措。每一个“熊猫血”个体的健康安全,都折射出人类对生命奥秘的敬畏与科技向善的力量。