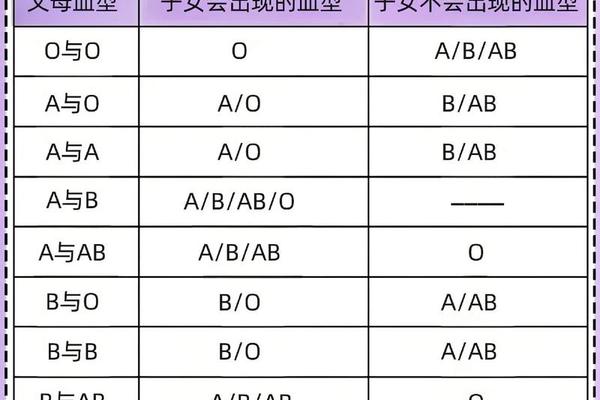
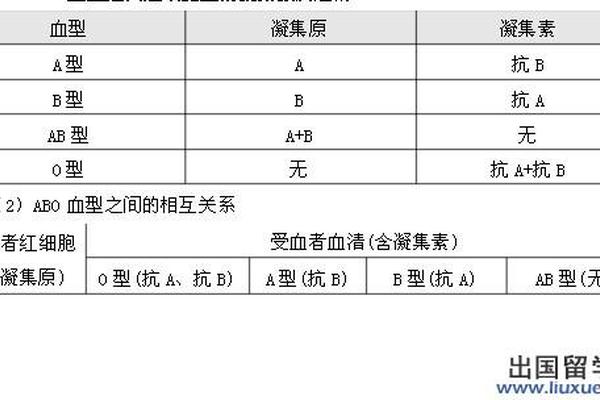
已知某人血型A_a型血的表达方式
- 作者:
- 来源: 水镜先生网
- 2025-05-11 16:10:01
ABO血型系统是人类最复杂的红细胞表面抗原系统之一,其遗传基础由9号染色体上的ABO基因决定。该基因通过编码糖基转移酶调控H抗原向A或B抗原的转化,其中A型血的抗原表达依赖于α-1,3-N-乙酰半乳糖胺转移酶的活性。A型血内部存在显著的亚型分化,如A1和A2亚型占所有A型的99.9%,两者的差异源于酶活性和抗原结构的微妙区别。
A1亚型的红细胞表面同时存在A抗原和A1抗原,而A2亚型仅表达A抗原。这种差异源于ABO基因的突变:A1型对应的IA等位基因编码的酶能够将N-乙酰半乳糖胺高效连接至H抗原的3型链末端,而A2型的基因突变导致酶活性降低,仅能生成少量A抗原。部分罕见亚型(如A3、Ax、Ael等)的发现进一步揭示了ABO基因的复杂多态性。例如,2024年厦门发现的全球首例Ael亚型,其红细胞表面几乎不表达A抗原,血清中却存在抗A抗体,这种表型与ABO基因启动子区域的-119C>T突变密切相关。
二、血清学特征与检测挑战
A型亚型的血清学鉴定是临床输血安全的关键环节。常规检测中,抗A抗体与红细胞的凝集强度是区分亚型的重要指标。A1型红细胞因抗原密度高,与抗A试剂反应强烈;而A2型因抗原数量仅为A1的1/4,易被误判为O型或弱反应型。更罕见的Ax亚型甚至需要吸收放散试验或分子生物学检测才能确认。
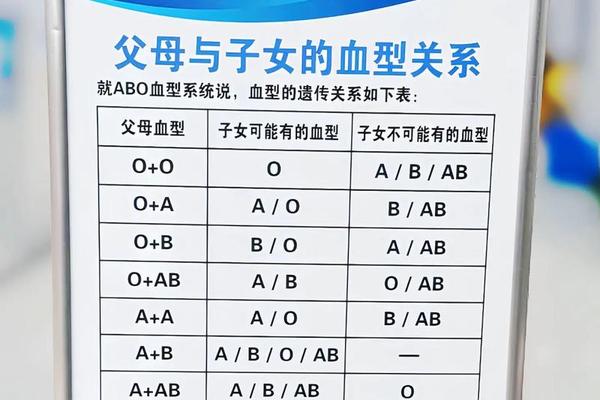
自动化检测技术的进步为亚型鉴定提供了新思路。例如,2025年东南大学团队开发的融合蛋白技术,通过N-乙酰半乳糖胺脱乙酰酶和半乳糖胺酶的协同作用,可在5分钟内将A型红细胞高效转化为O型,这一突破不仅解决了A亚型误配风险,也为“通用血型”制备提供了新方案。新型检测系统通过引入振荡体和光通量分析,显著提升了弱凝集反应的识别精度,将误检率降低至0.1%以下。
三、临床意义与输血安全
A亚型的存在对输血医学构成双重挑战。一方面,A2型个体血清中可能含有抗A1抗体,若误输A1型血液可能引发急性溶血反应;A亚型供血者的红细胞若被错误归类,将导致血液资源浪费。统计显示,我国汉族人群中A2型占比不足1%,但其误检引发的医疗事故却占ABO血型相关错误的15%。
罕见亚型的发现进一步凸显精准输血的重要性。例如,孟买型(Oh型)个体因完全缺失H抗原,只能接受同型血液,而类孟买型(Ah/Bh)则需要特殊配型策略。2024年厦门报告的Ael亚型案例中,患者因血清学特征违背兰德斯特定律,最终通过基因测序确诊,这一发现促使国际输血协会更新了血型分类标准。
四、研究进展与未来方向
近年来,基因测序技术的普及推动了A亚型研究的深入。2023年一项针对20例抗原减弱样本的研究发现,ABO基因外显子区域的点突变(如1054delC)和启动子区的结构变异(如-35_-18碱基缺失)是导致抗原表达异常的主要原因。这些发现为开发快速基因分型试剂盒奠定了基础。
未来研究方向可能聚焦于两大领域:一是利用CRISPR基因编辑技术修饰ABO基因,实现血型的人工转化,如东南大学团队已在体外实验中成功将A型红细胞转化为O型;二是建立全球罕见血型数据库,通过机器学习预测新型抗原变异,从而提前制定输血策略。
A型血的亚型分化不仅是遗传多样性的体现,更是临床输血安全的重要考量。从分子机制到血清学检测,从误配风险到精准医疗,A亚型的研究贯穿了基础科学与临床实践的多个层面。随着基因技术的突破和检测方法的革新,未来有望实现血型转化的个体化定制,彻底解决血液资源短缺问题。建议医疗机构加强ABO亚型筛查能力,同时推动血型基因信息的数字化管理,为罕见血型患者构建更安全的医疗保障体系。