A血型血清是A抗体-与a型血清发生凝集是什么血型
- 作者:
- 来源: 水镜先生网
- 2025-05-12 13:57:02
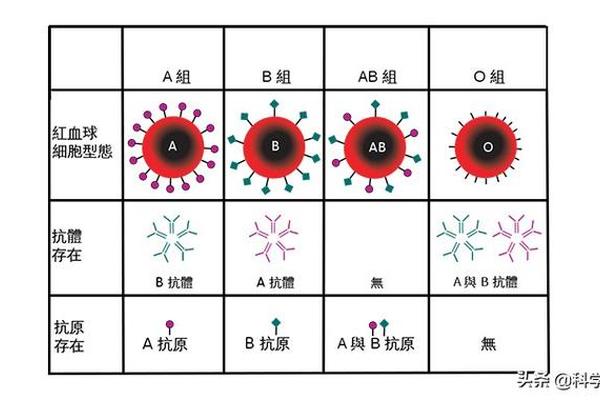
ABO血型系统的核心在于红细胞表面抗原与血清中抗体的特异性结合。A型血清含有抗B抗体(即抗B凝集素),当与其他血型的红细胞接触时,若红细胞表面存在B抗原,则会发生凝集反应。例如,B型红细胞因携带B抗原,与A型血清中的抗B抗体结合后会形成肉眼可见的凝集块。这种反应是血型鉴定的基础,也是输血安全的核心机制。
从分子生物学角度看,A和B抗原的本质是糖链末端的特定糖基结构。A抗原的末端为N-乙酰半乳糖胺,B抗原则为半乳糖,而O型血因缺乏这两种糖基仅保留前体H抗原。当A型血清中的抗B抗体识别到B抗原时,其Fab段与抗原结合,通过空间位阻效应引发红细胞交联,最终导致凝集。这一过程不仅涉及抗原-抗体的物理结合,还与补体系统的激活相关,可能引发溶血反应。
血型鉴定的实验方法与临床意义
在实验室中,ABO血型鉴定通常采用正向定型和反向定型结合的方法。正向定型利用已知抗体(如抗A、抗B血清)检测红细胞抗原,反向定型则通过已知抗原的红细胞检测血清中的抗体。例如,若某样本与抗A血清发生凝集,说明其红细胞携带A抗原;若同时与A型红细胞(含抗B抗体)无凝集,则进一步确认其血清中不含抗A抗体,最终判定为A型血。
特殊情况下可能出现正反定型不一致的现象。例如,高效价抗-M抗体的存在会干扰MN血型系统的检测,导致ABO血型误判。此时需通过吸收放散试验消除干扰,或选择抗原阴性的供血者进行交叉配血。临床案例显示,约0.1%的输血反应源于此类罕见抗体的干扰,这凸显了全面抗体筛查的重要性。
输血安全与异型输血的科学依据
根据ABO血型系统的免疫学特性,O型血曾被称为"万能供血者",因其红细胞缺乏A、B抗原,输入其他血型时不易引发凝集;AB型血则因血清中无抗A、抗B抗体,可接受所有血型的红细胞。但现代输血医学强调"同型输血"原则,仅在紧急情况下谨慎进行异型输血。例如,向A型患者输注O型血时,需控制输注量(通常不超过400ml),以避免供血者血浆中的抗A抗体未被充分稀释而引发溶血。
研究数据表明,约30%的输血反应源于ABO血型不合。这些反应轻则表现为发热、寒战,重则导致急性肾功能衰竭甚至死亡。交叉配血试验成为输血前的必备流程,其通过模拟供受体血液混合后的反应,可检测出标准血型鉴定未能发现的次要抗体。

血型系统的遗传特性与群体差异
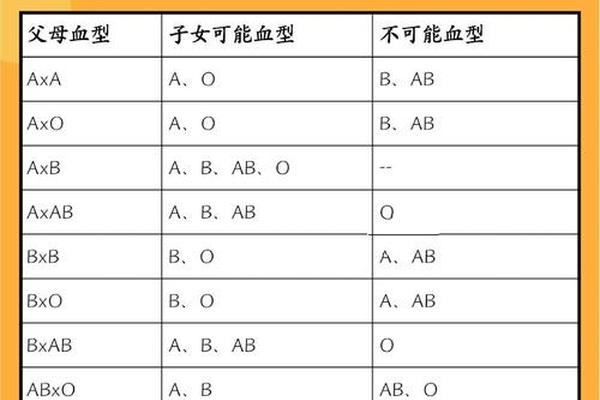
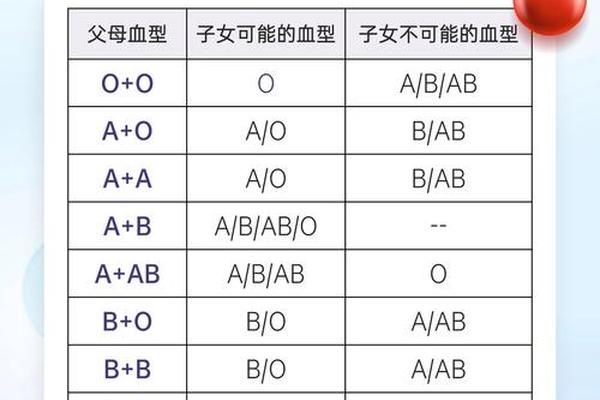
ABO血型的遗传遵循孟德尔定律,由9号染色体上的等位基因控制。A、B为显性基因,O为隐性基因,父母血型组合决定子代可能的血型。例如,A型(AO基因型)与B型(BO基因型)父母可能生育O型子女(OO基因型),概率为25%。这种遗传规律在法医学亲子鉴定中具有重要价值,但需结合其他血型系统(如Rh、MN)以提高准确性。
全球范围内,ABO血型分布呈现显著地域差异。欧洲人群中A型占40%,而美洲土著O型高达90%。这种差异可能与病原体选择性压力有关:某些血型抗原可作为病原体受体,例如霍乱弧菌更易感染O型个体,而诺如病毒偏好B型抗原。进化生物学家认为,这种自然选择推动了血型多态性的维持。
ABO血型系统的凝集反应机制是保障输血安全的基础,其背后涉及复杂的抗原-抗体相互作用、分子遗传学原理及临床实践规范。随着精准医学的发展,血型研究正从传统的血清学检测转向分子诊断,例如通过PCR技术直接检测ABO基因型,可解决罕见亚型(如A3型)的鉴定难题。
未来研究方向应聚焦于三方面:一是开发快速检测新型抗体的技术,降低输血风险;二是探索血型与疾病易感性的深层关联,如ABO血型与心血管疾病、癌症的相关性;三是利用基因编辑技术改造血型抗原,为异种器官移植提供新思路。这些突破将推动输血医学进入个体化、精准化的新纪元。