A和A会是什么血型,a+和a血型一样吗
- 作者:
- 来源: 水镜先生网
- 2025-05-17 02:54:02
在医学遗传学与临床输血实践中,血型的遗传规律及分类体系始终是公众关注的焦点。当父母均为A型血时,孩子的血型可能性常引发家庭争议;而“A+”与“A型血”的表述差异,更让许多人困惑于其背后的科学内涵。这些问题的解答不仅关乎生物学知识的普及,更涉及医疗安全与社会认知的纠偏,需从遗传机制、血型系统分类及临床实践三个维度深入剖析。
一、A型血父母的遗传可能性
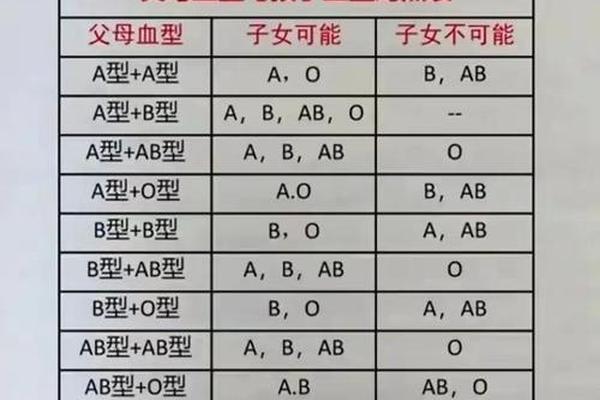
ABO血型系统的遗传遵循孟德尔定律,父母各提供一个等位基因决定子代血型。A型血个体的基因型可能为AA(纯合显性)或AO(杂合显性),这意味着当父母均为A型血时,存在三种基因组合可能:AA+AA、AA+AO、AO+AO。

在AA+AA的组合中,父母仅能传递A基因,子代必然为AA型(A型血)。而当父母中至少一方为AO型时,遗传可能性将显著扩展。例如AA+AO组合的子代有50%概率继承AA基因型,50%概率为AO型,但表型均为A型血;若父母均为AO型,则子代可能出现25%的AA型(A型血)、50%的AO型(A型血)及25%的OO型(O型血)。这种隐性基因的传递机制,解释了为何两个A型血父母可能生育O型血子女,正如2017年湖南省郴州市中心血站报道的案例:某家庭因子女血型异常引发疑虑,最终通过基因检测证实父母均为AO杂合型。
值得注意的是,极少数情况下可能出现ABO血型遗传异常。例如孟买血型(缺乏H抗原)或获得性B抗原(因微生物感染导致红细胞表面抗原改变),可能造成血型检测结果与遗传规律不符。这类案例在南京医科大学附属儿童医院的研究中占比约0.03%,需通过基因测序等分子生物学手段进行鉴别。
二、A+与A型血的本质差异
“A型血”与“A+血型”的表述差异源于血型系统的双重分类标准。ABO系统根据红细胞表面A/B抗原划分出A、B、AB、O四型;Rh系统则依据D抗原存在与否分为阳性(+)与阴性(-)。“A+”实为ABO系统的A型叠加Rh阳性,属于更精确的复合表述。
从抗原构成来看,A型血者红细胞携带A抗原,血清含抗B抗体;而A+血型在此基础上额外携带RhD抗原。这种差异导致两者在输血中的严格区隔:Rh阴性者输入Rh阳性血液后可能产生抗D抗体,引发溶血反应,尤其对育龄女性可能诱发新生儿溶血病。统计显示,我国汉族人群Rh阴性比例不足3%,这使得A+(Rh阳性)成为A型血的主流亚型,而A-(Rh阴性)因稀缺性被称作“熊猫血”。
临床实践中,血型检测必须同时涵盖ABO与Rh系统。2023年天津市血液中心的研究表明,单独使用ABO系统分类可能造成0.17%的误判风险,特别是在类B抗原(获得性B抗原)或亚型变异(如A2亚型)等特殊情况下。完整的血型报告应标注为“ABO血型+Rh血型”,例如“A型Rh阳性”而非简化的“A+”。
三、临床意义与社会认知纠偏
在输血医学领域,血型匹配的精确性关乎生命安危。A型Rh阳性者仅能接受A型或O型的Rh阳性血液,而A型Rh阴性者因抗体产生风险,第二次输血必须使用Rh阴性血液。2012年聊城市发现的A204血型基因突变案例更警示我们:即便是常见ABO血型,也可能因基因突变产生罕见亚型,这类个体在器官移植中具有特殊价值。
社会认知层面,血型遗传的复杂性常被低估。影视作品中“AB型父亲与O型母亲生育AB型子女”的情节(如《风云》中的经典桥段),实则违背遗传规律——除非涉及CisAB型(A、B基因位于同一染色体)或孟买血型等特殊情况。基因测序技术的发展已使这类特殊血型的鉴别成为可能,南京市儿童医院2021年开展的ABO基因外显子测序项目,成功解析了20例抗原表达异常案例的分子机制。
对于亲子鉴定争议,单纯依赖ABO血型匹配的准确率仅为76.8%。2025年最新研究建议,当出现血型遗传异常时,需结合STR基因分型、HLA抗原检测等至少三种技术进行综合判断,避免因血型亚型或获得性抗原造成的误判。
血型系统的复杂性远超公众普遍认知。父母均为A型血时,子代出现O型血的概率虽低(约6.25%),却完全符合遗传学规律;而“A+”与“A型血”的表述差异,实质反映了ABO与Rh两大血型系统的叠加维度。当前临床实践已从血清学检测迈向分子诊断时代,基因测序技术不仅能解析99.7%的血型异常案例,还可预测输血反应风险。
未来研究需重点关注两方面:一是建立覆盖38种血型系统的全民基因数据库,特别是对RHCE、Kell等稀有血型系统进行谱系追踪;二是开发快速检测试剂,解决类B抗原等获得性血型变异造成的临床误判。对于公众而言,理解血型背后的科学本质,既能消除不必要的家庭疑虑,也有助于提升输血安全的社会认知——毕竟,生命的奥秘从不局限于简单的字母符号,而是深藏在螺旋缠绕的基因密码之中。