血型a抗体阴性(a型阴性血是稀有血型)
- 作者:
- 来源: 水镜先生网
- 2025-05-20 12:17:03
在人类纷繁复杂的血型系统中,A型Rh阴性血以其独特的抗原组合成为医学界关注的焦点。这种血型不仅因ABO系统中的A抗原与Rh系统中的D抗原缺失形成特殊生物学特征,更因汉族人群仅0.34%的罕见发生率被纳入稀有血型范畴。从紧急输血时的配型困境到母婴健康风险,从基因遗传密码的解析到社会互助体系的构建,这种"双重特殊"的血型始终牵动着基础医学与临床实践的发展脉络。
医学意义与人群分布
A型Rh阴性血的特殊性源于ABO与Rh两大血型系统的交叉作用。在ABO系统中,A型血红细胞表面携带A抗原,血清中含抗B凝集素;而在Rh系统中,其红细胞缺乏D抗原,这种双重特性使该血型人群既需遵循ABO血型相容原则,又受限于Rh阴性血液的稀缺性。全球分布显示,Rh阴性血在白种人中约占15%,但在东亚人群中锐减至0.3%-0.5%,其中A型Rh阴性仅占该群体的30%左右,我国汉族该血型携带者不足50万。
流行病学调查揭示,这种血型分布与人类迁徙和自然选择密切相关。青藏高原藏族人群Rh阴性比例异常高达8.7%,可能与高原缺氧环境下的适应性进化有关。最新基因组学研究在云南少数民族群体中发现了特殊的Fy(a-b-)血型突变,这种突变通过改变红细胞表面趋化因子受体结构,赋予携带者天然抗疟疾能力,为血型与环境适应关系提供了新的研究方向。
遗传学机制与家族规律
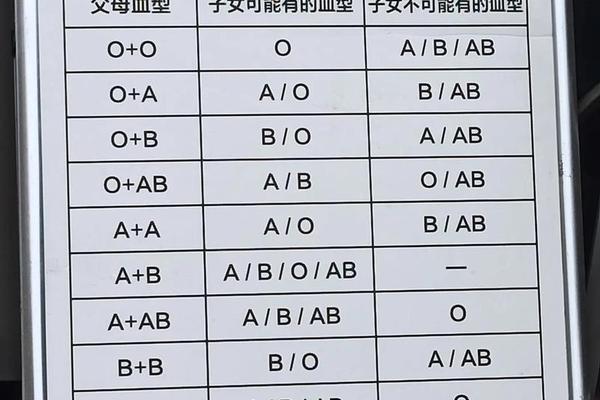
A型Rh阴性血的遗传遵循孟德尔隐性遗传规律。Rh血型由1号染色体上的RHD和RHCE基因决定,当个体携带两个隐性等位基因(dd)时表现为Rh阴性。若父母均为Rh阴性,子女必然遗传该特性;若父母为显性杂合子(Dd),则子女有25%概率表现为Rh阴性。值得关注的是,ABO系统与Rh系统的基因位点分别位于9号与1号染色体,二者的独立遗传使得A型Rh阴性血的形成需要双重基因条件的满足。
家系追踪研究发现,某些家族中存在"血型突变热点"。2022年南京发现的A3亚型案例中,先证者及其姐姐的红细胞抗原呈现全新结构,这种突变被国际基因库收录并建立了独立亚型分类。此类发现提示,传统血型分类系统可能需要随着新型抗原结构的发现而持续更新,这对精准输血医学提出新的挑战。
临床挑战与应对策略

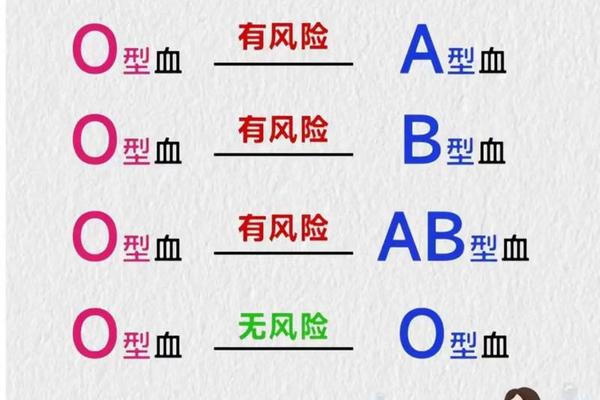
在临床输血领域,A型Rh阴性血患者面临严峻挑战。常规库存血液中该型血储备量常低于需求量的10%,紧急情况下需启动三级应急机制:优先使用同型血液,次选O型Rh阴性万能血,最后考虑Rh阳性血配合抗D免疫球蛋白注射。但研究显示,重复输注Rh阳性血后抗体产生率达38%,可能引发迟发性溶血反应,这使得应急方案仅适用于生命垂危场景。
母婴健康领域,A型Rh阴性血女性孕育Rh阳性胎儿时,胎母输血综合征导致的新生儿溶血病发生率高达17%。南京医科大学附属医院2024年数据显示,规范使用抗D免疫球蛋白可将致敏风险从1.6%降至0.2%。但基层医疗机构常因检测技术不足延误预防时机,某省妇幼保健院的回顾性研究显示,32%的致敏病例源于孕28周时的抗体筛查漏检。
社会支持与互助网络
中国稀有血型联盟的实践为破解"用血难"提供了创新方案。该组织通过区块链技术建立动态数据库,将全国2.3万名注册成员的实时位置、抗体水平等信息联网,2024年成功实现昆明-广州间的4小时跨省血液调配。但体系运行仍面临瓶颈:现存成员中定期献血者不足40%,且20-35岁主力人群流失率年均达12%,暴露出应急保障体系的脆弱性。
政策层面,2024年国家卫健委启动"稀有血型保护工程",要求三级医院必须配备冻存设备,将自体储血纳入手术前常规准备。上海血液中心的实践显示,术前自体储血使Rh阴性患者手术延迟率从58%降至9%,但冻存成本(约2000元/单位)仍是推广障碍。《人类遗传资源管理条例》的修订为建立国家级稀有血型基因库提供了法律支撑。
未来研究方向与技术创新
基因编辑技术为血型转化带来曙光。2024年北京大学团队利用CRISPR-Cas9技术,成功将诱导多能干细胞(iPSC)的RhD基因沉默,在体外培养出功能性Rh阴性红细胞,体外存活时间达42天,接近天然红细胞的45天寿命。但规模化生产仍面临分化效率低(当前仅18%)和成本高昂(单单位成本超万元)的双重制约。
人工合成血液研究取得突破性进展。日本国立生理学研究所在《自然》发表的"全人工血"技术,通过纳米载体负载血红蛋白和凝血因子,已完成灵长类动物实验。这种通用型血液制剂虽不能完全替代天然血液,但可将Rh阴性患者的急救窗口期延长6-8小时。与此血型与疾病易感性的关联研究揭示新方向:全基因组关联分析(GWAS)发现,Rh阴性个体感染SARS-CoV-2的风险较Rh阳性者降低31%。

在医学与技术的双重驱动下,A型Rh阴性血的研究已超越单纯的输血安全范畴,成为解析人类进化、疾病防御和生物工程技术的重要窗口。建立多维度保障体系需要、科研机构与社会组织的协同创新,而公民意识的觉醒与定期献血习惯的培养,则是维护这个特殊群体生命权的根本保障。未来,随着基因疗法和人工血液技术的成熟,或许终将实现"血型平等"的医学理想。