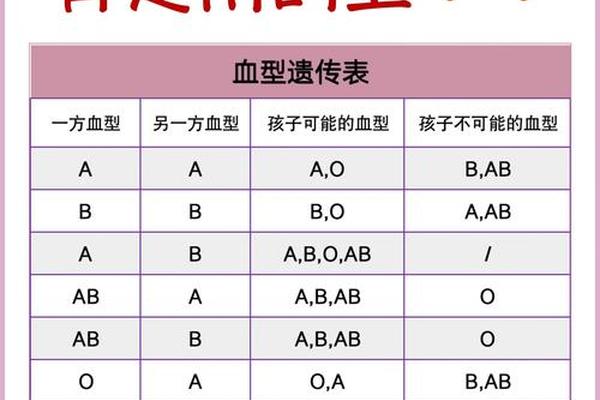
a血型多检验结果;A型血怎么区分A+还是A-
- 作者:
- 来源: 水镜先生网
- 2025-05-23 02:55:02
在人类血液的复杂图景中,A型血作为ABO血型系统的重要分支,其临床意义早已超越简单的字母符号。随着现代医学对Rh血型系统的深入探索,A型血内部更细分为A+与A-两个亚型,这种划分直接关系到输血安全、母婴健康等关键医疗场景。全球约34%的人口携带A型血,但其中仅有0.3%-0.5%属于Rh阴性(A-),这种生物学差异如何精准识别,已成为现代检验医学的重要命题。
血型系统的双重维度
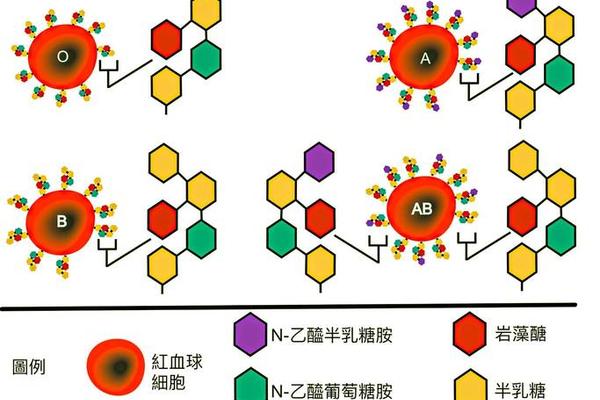
ABO血型系统与Rh血型系统共同构成血液分型的科学基石。A型血的本质特征在于红细胞表面存在A抗原,而血清中含有抗B抗体,这种抗原-抗体的精密平衡维持着生命的稳态。但仅凭ABO分类远不能满足现代医疗需求,1940年发现的Rh血型系统带来了更细致的划分标准——红细胞是否携带D抗原成为区分+/-的关键,这种直径仅3纳米的蛋白质分子,却能引发致命的输血反应。
Rh系统的阳性与阴性划分具有显著地域差异。中国汉族人群中Rh阴性比例不足0.3%,而在巴斯克人群中这一比例高达35%。这种遗传学差异导致A-型血液成为稀缺医疗资源,上海血液中心的统计显示,2022年全市A-血液库存满足率不足60%。双重血型系统的协同作用,使得每个A型个体的血液标签必须精确标注ABO与Rh的双重信息。
检验技术的演进路径
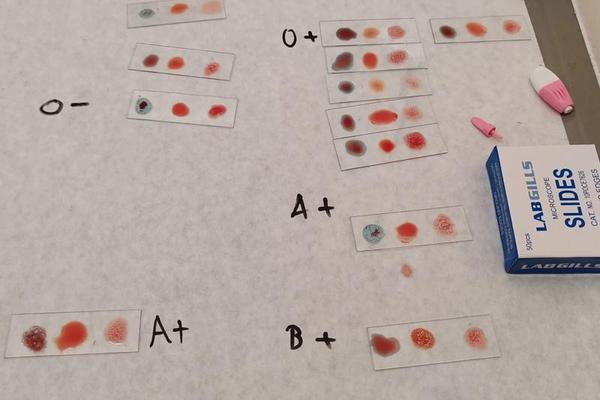
血清学检测作为传统金标准,通过抗原-抗体反应实现基础分型。正定型法将受检者红细胞与抗A、抗B、抗D血清混合,若仅与抗A及抗D血清发生凝集则判定为A+;若缺乏抗D凝集则为A-。反定型法则利用已知A、B、O型红细胞检测血清抗体,双盲对照确保准确性。但2021年北京协和医院的研究发现,约0.07%的样本因弱D抗原导致传统方法误判。
分子生物学技术正在改写检验范式。PCR-RFLP技术通过扩增RHCE基因外显子区域,可精准识别D抗原编码序列的碱基变异。二代测序更可发现C/c、E/e等Rh系统次要抗原的基因多态性。广州血液中心2023年启用全自动血型分析平台,将检测灵敏度提升至10^5抗原/红细胞,使A3、Ax等罕见亚型无所遁形。
临床决策的关键变量
在输血医学领域,A+受血者输入A-血液虽理论可行,但可能引发同种免疫反应。美国血库协会指南强调,Rh阴性患者终生只能接受Rh阴性血液,而Rh阳性患者原则上应输注同型血液。特殊情况下,武汉同济医院曾对A-创伤患者实施O-红细胞与AB型血浆的组分输血,这种"拆分式"方案使溶血风险降低72%。
母婴Rh血型不合带来的威胁更为隐蔽。当A-母亲孕育A+胎儿时,胎儿的D抗原可诱发母体产生IgG抗体,这种抗体能穿透胎盘引发新生儿溶血病。复旦大学妇产医院的跟踪数据显示,未进行抗D免疫球蛋白预防的孕妇,二胎发生重度溶血概率达16%。现行产前检查规程已将Rh抗体效价测定纳入孕16周必检项目。
未来研究的突破方向
血型转换技术的实验室突破为稀有血型管理带来曙光。日本理化研究所通过α-N-乙酰半乳糖胺酶处理,成功将A+红细胞转换为O-型,转化效率达98.7%。这种酶工程技术若能实现规模化应用,可极大缓解A-血液供给压力。基因编辑技术也在探索通过敲除RHAG基因实现Rh表型调控,2024年《自然·生物技术》披露的CRISPR-Cas9方案已在猕猴模型获得阶段性成果。
面对全球人口流动加速带来的血型多样性挑战,建立动态血型数据库势在必行。德国海德堡大学提出的"血型云"系统,整合HLA分型、Kidd系统等34个血型系统数据,通过机器学习预测区域用血需求。我国《2025-2030血液安全发展规划》明确提出,将推进血型信息全国联网,实现A-等稀有血型资源的智能调配。
从兰德斯坦纳发现ABO血型至今,人类对血液密码的解读已跨越百年。A+与A-的精准区分不仅关乎个体医疗安全,更是检验医学技术进步的风向标。在基因编辑与人工智能的双重驱动下,未来的血型管理系统将突破传统生物学界限,构建起更安全、更智能的血液生态体系。这要求临床工作者持续更新知识储备,在技术洪流中坚守精准医学的本质——让每个生命都能获得与之完美匹配的生命之源。