a血型rhe阴性;RH血型E抗原阴性,C-D是阳性是熊猫血吗
- 作者:
- 来源: 水镜先生网
- 2025-04-25 06:01:02
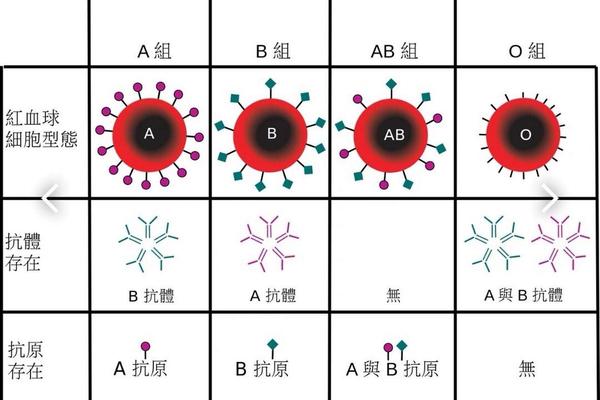
在人类血型系统中,ABO和Rh血型是临床最重要的两大分类。ABO血型广为人知,但Rh血型系统的复杂性常被低估——它包含D、C、c、E、e五种主要抗原,其中D抗原的临床意义最为突出。当红细胞缺乏D抗原时,即被称为RhD阴性血型,因其在中国汉族人群中仅占0.3%-0.5%的比例,故得名“熊猫血”。而关于“A型血且RHE阴性、RH血型E抗原阴性但C-D阳性”是否属于熊猫血,需从抗原组合的临床价值进行判断。
从抗原组合的角度分析,若个体表现为D抗原阳性(即C-D阳性中的D抗原存在),即使同时存在E抗原阴性,其核心分类仍属于RhD阳性范畴。根据国际输血协会标准,Rh血型的“阴性”特指D抗原缺失,其他抗原的阴性状态仅作为分型补充。例如,RhE阴性在人群中的比例并不罕见,这类血型通常不会单独归类为稀有血型。该案例中的个体虽携带E抗原阴性特征,但核心的D抗原阳性决定了其不属于“熊猫血”范畴。

二、E抗原阴性的临床意义与特殊性
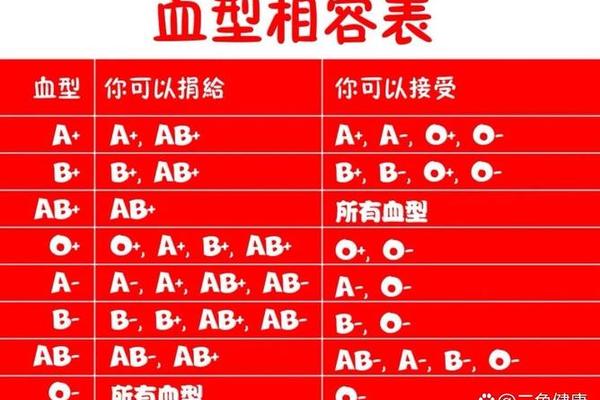
在Rh血型系统中,E抗原的阴性状态虽不决定“熊猫血”属性,但其在特定医疗场景中仍具有临床价值。E抗原阴性意味着红细胞表面缺乏该抗原,当此类个体接受含有E抗原的血液时,可能产生抗E抗体,导致后续输血时的配型困难。数据显示,约2%的输血反应与E抗原不匹配相关,尤其在反复输血患者中,抗E抗体的产生概率显著增加。
对于妊娠女性而言,E抗原的阴性状态可能引发母婴血型不合风险。若胎儿从父方遗传E抗原阳性基因,母体可能通过胎盘接触胎儿红细胞并产生抗体,进而导致新生儿溶血性疾病。与RhD溶血相比,E抗原引发的溶血症状通常较轻,且可通过产前抗体筛查和监测进行有效预防。E抗原阴性需在孕产期管理中予以关注,但无需过度恐慌。
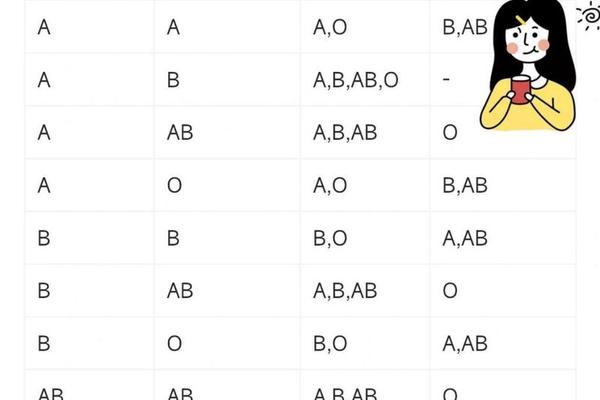
三、C-D阳性的遗传机制与血型组合分析
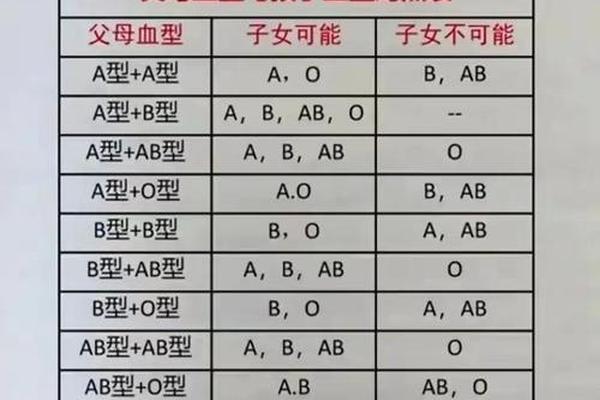
在Rh血型系统中,C和D抗原的遗传存在紧密关联。D抗原的表达受RHCE和RHD基因共同调控,而C抗原的阳性状态常与D抗原共存。当个体表现为C-D阳性时,其基因型可能是DCe/DCe或DCe/dce等组合,这取决于父母双方的血型遗传模式。例如,若父母中一方为RhD阳性且携带C抗原,另一方为RhD阴性,则子代可能呈现C抗原阳性但D抗原阴性的特殊组合。
对于“A型血且RHE阴性”的案例,需明确其ABO与Rh系统的独立性。ABO血型由第九号染色体上的基因决定,而Rh血型基因位于第一号染色体,两者属于不同的遗传体系。A型血与RhE阴性之间不存在直接关联性,这种组合仅是随机遗传的结果。从统计学角度看,A型血在人群中占比约30%,而RhE阴性比例约为15%,两者的叠加并不构成极端稀有性。
四、血型认知误区与科学管理建议
公众对“熊猫血”的认知常存在两大误区:一是将任何Rh抗原阴性等同于稀有血型,二是忽视其他抗原的临床价值。事实上,真正的“熊猫血”特指RhD阴性,而其他抗原阴性(如E、C等)需结合具体临床场景评估风险。亚洲人群中存在一种Del表型(D抗原弱表达),这类个体在常规检测中可能被误判为RhD阴性,但其输血安全性与RhD阳性人群无异,可减少不必要的稀有血型储备压力。

对于血型特殊人群,建议采取以下管理措施:第一,通过精准抗原检测明确完整Rh分型,避免误判;第二,育龄女性需在孕早期进行抗体筛查,并建立个性化妊娠监测方案;第三,参与稀有血型互助组织,通过定期献血或冷冻保存自身血液增强应急保障能力。医疗机构则应推广微柱凝胶卡等先进检测技术,实现D、C、c、E、e抗原的全套分析,从源头降低输血风险。
五、总结与展望
综合来看,“A型血且RHE阴性、C-D阳性”的个体不属于“熊猫血”,但其E抗原阴性状态仍需在输血和妊娠管理中予以关注。这一案例揭示了血型系统的多维性:临床稀有性的判定需以D抗原为核心,而其他抗原的阴性状态可能成为特定医疗场景的风险因素。未来研究应聚焦于三方面:一是开发更高效的血型基因分型技术,解决常规血清学检测的局限性;二是建立区域性稀有血型动态数据库,优化血液资源调配;三是探索抗D免疫球蛋白在非D抗原溶血预防中的应用潜力,拓展母婴安全保护路径。通过科学认知与技术创新,人类将更从容地应对血型多样性带来的挑战。